Transkript
EEK – KOHLENHYDRATBERICHT (7)
Auswirkungen des glykämischen Indexes (GI) auf die Gesundheit
KASPAR BERNEIS
Grosse epidemiologische Studien haben Assoziationen zwischen hohem glykämischem Index (GI) oder glykämischer Last (GL) und einem erhöhten Risiko für Diabetes, koronare Herzkrankheiten (KHK) und Übergewicht gezeigt. Ausserdem zeigen Interventionsstudien, dass nahrungsfaserreiche Ernährung mit tiefem GI möglicherweise die Stoffwechseleinstellung von Diabetikern positiv beeinflusst. Es gibt jedoch bis anhin keine grossen randomisierten, kontrollierten Interventionsstudien, die beweisen, dass sich Diabetes, Übergewicht und KHK durch eine Modifikation des GI oder GL verhindern lassen. Interessanterweise steigt die Evidenz, dass auch Zucker mit tiefem GI wie beispielsweise Fruktose zu Gewichtszunahme und schliesslich zur Insulinresistenz führen können; dies wahrscheinlich durch Steigerung der sogenannten «De-novo-Lipogenese». Eine ausgewogene Ernährung, bestehend aus der täglichen Einnahme von Früchten, Gemüse und Vollkornprodukten, zusammen mit regelmässiger Bewegung, ist sicherlich der allgemeinen Gesundheit förderlicher als Empfehlungen, die auf spezifischen Eigenschaften von Kohlenhydraten basieren.
Diabetes und Übergewicht haben in der westlichen Welt deutlich zugenommen; ebenso zugenommen haben Untersuchungen über Diäten, die diesem Phänomen möglicherweise entgegenwirken. Zu diesen Überlegungen passt auch der glykämische Index (GI), der ursprünglich von H. Otto, Bremen, und später von Jenkins et al. (1) zur diätetischen Behandlung von Typ-1-Diabetikern eingeführt wurde. Studien von Jenkins (1) untersuchten die Wirkung von 50 g verschiedener Kohlenhydrate auf den Blutzucker und verglichen den Anstieg mit demjenigen von 50 g Glukose. Die unterschiedliche Fläche über der Nüchternglukose zwei Stunden nach Einnahme der jeweiligen Kohlenhydratquelle wird in Prozent gemessen. Als 100 Prozent wurde die Fläche unter der Kurve der gemessenen Blutzuckerwerte vor und innerhalb von 120 min nach 50 g Glukosegabe definiert. Später wurde als Standard auf 50 g Kohlenhydrate in Form von Weissbrot gewechselt, wobei GI-Werte mit dem Standard «Glukose» mit einem Faktor 1,43 multipliziert werden können,
um Werte mit dem Standard «Weissbrot» zu erhalten. Mit dem GI kann also die unterschiedliche Wirkung von Kohlenhydraten auf den Blutzucker charakterisiert werden. Dies hat zu Untersuchungen geführt, die zeigen sollen, ob «schnelle» Zucker mitverantwortlich sein können für die Entstehung von Diabetes, Übergewicht und kardiovaskulären Erkrankungen. Allerdings werden die heute vorliegenden Daten aus epidemiologischen und Interventionsstudien von Wissenschaftlern unterschiedlich beurteilt. Einige Ernährungsfachleute empfehlen diätetische Massnahmen mit Einschränkung von Kohlenhydraten und darunter vor allem diejenigen mit hohem GI (2, 3). Die Empfehlungen der American Diabetes Association (ADA) (4) hingegen besagen, dass die heutige Datenlage nicht dazu berechtige, den GI in der Praxis der Ernährungsberatung von Diabetikern anzuwenden. Im Gegensatz dazu schloss die ADA 2008 (4a): «The use of glycemic index and load may provide a modest additional benefit over that observed when total
carbohydrate is considered alone.» (Evidenzgrad B). Die Frage, ob Kohlenhydrate mit hohem GI und damit hoher glykämischer Last (= Glycemic Load = Menge x GI) ungünstig für die Gesundheit sind, ist aktuell und soll in diesem Artikel diskutiert werden, lässt sich jedoch nicht abschliessend beurteilen.
Variabilität des GI und Einflussfaktoren
Die Variabilität des GI von Tag zu Tag ist bei verschiedenen Messungen auch beim gleichen Probanden mit 25 Prozent hoch, selbst bei Nahrungsmitteln, die zum Beispiel durch Kochen nicht weiterverarbeitet werden müssen. Es gibt jedoch auch andere Einflüsse auf den GI, wie beispielsweise die Herstellung und den Reifegrad von Lebensmitteln. Wird eine Kartoffel püriert, steigt ihr GI um zirka 25 Prozent, da sich das Verhältnis von Amylose zu Amylopektin verändert. Amylopektin kann einfacher zu Glukose hydrolysiert werden, und je höher sein Anteil ist, desto
43 3/09
EEK – KOHLENHYDRATBERICHT (7)
höher ist der GI. So kann Reis je nach Herkunft und Zusammensetzung einen GI zwischen 68 und 108 Prozent besitzen. Auch Teigwaren haben je nach Herstellung und Herkunft einen unterschiedlichen GI: Maccaroni haben typischerweise einen höheren GI als Spaghetti, und Spaghetti variieren je nach ihrem Durchmesser: je dünner, desto höher der GI. Auch die Zubereitungsweise von Lebensmitteln verändert den GI: So kann die Stärke in ungekochten Kartoffeln bei der Verdauung nicht hydrolysiert werden. Beim Kochvorgang werden die Stärkegranula gelatinisiert und so hydrolysierbar. Sobald die Kartoffel kalt wird, bildet sich die Gelatinisation teilweise zurück, und zirka 12 Prozent der Stärke kann wiederum nicht mehr hydrolysiert werden. Auch die Kochhitze und die Menge an Wasser, das zum Kochen benutzt wird, können einen Einfluss auf den GI haben. Es gibt zahlreiche Tabellen, die den GI von bis zu 750 verschiedenen Nahrungsmitteln angeben (5). Allerdings bestehen übliche Mahlzeiten nicht nur aus einer Sorte Kohlenhydrate – umso schwieriger wird es, den GI vorherzusagen. Je nach der Art und Qualität des Kohlenhydratanteils einer Mahlzeit und der Kombination mit anderen Nährstoffen wird der GI höher oder tiefer. Es gibt Studien, die die Vorhersagbarkeit des GI von gemischten Mahlzeiten untersucht haben. Einige kamen zum Resultat, dass der GI vorhersagbar ist, andere wiesen darauf hin, dass Makronährstoffe wie Proteine und Fasern mit der Aufnahme und somit dem GI von Kohlenhydraten interagieren und somit nur eine beschränkte Vorhersage möglich sei (6). Wie dem auch sei – es erscheint einleuchtend, dass es aufgrund der Variabilität des GI selbst und möglicher Einflüsse des Verarbeitungsprozesses, inklusive des Kauvorgangs, nur sehr beschränkt möglich ist, verlässliche Ernährungsempfehlungen, basierend auf dem GI verschiedener Nahrungsmittel, abzugeben (7). Für die konkrete Blutzuckerwirkung einer Mahlzeit ist die GL wichtiger als der GI (Beispiel: Weinbeere: hoher GI, bei kleiner Menge trotzdem geringer Blutzuckeranstieg).
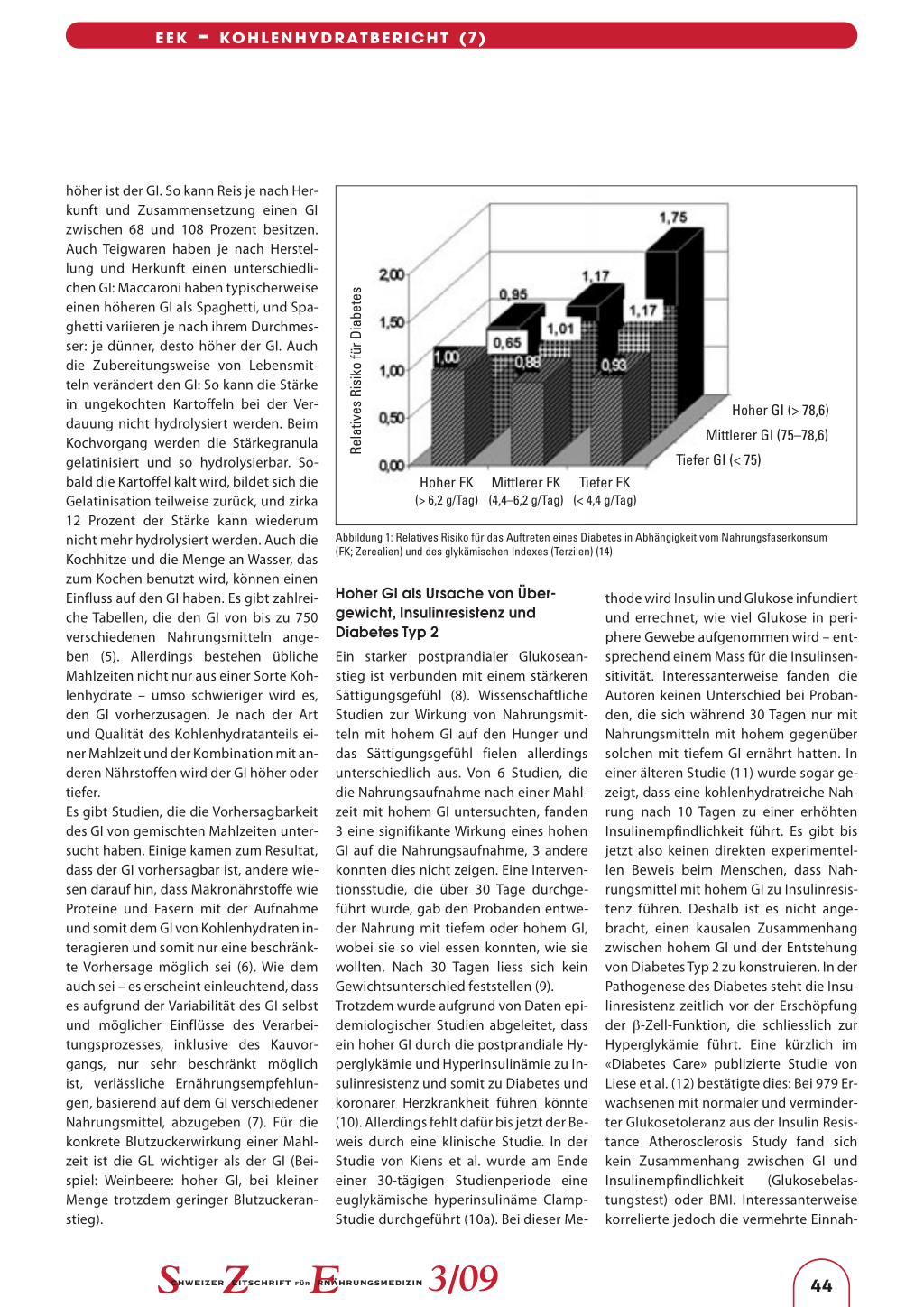
Relatives Risiko für Diabetes
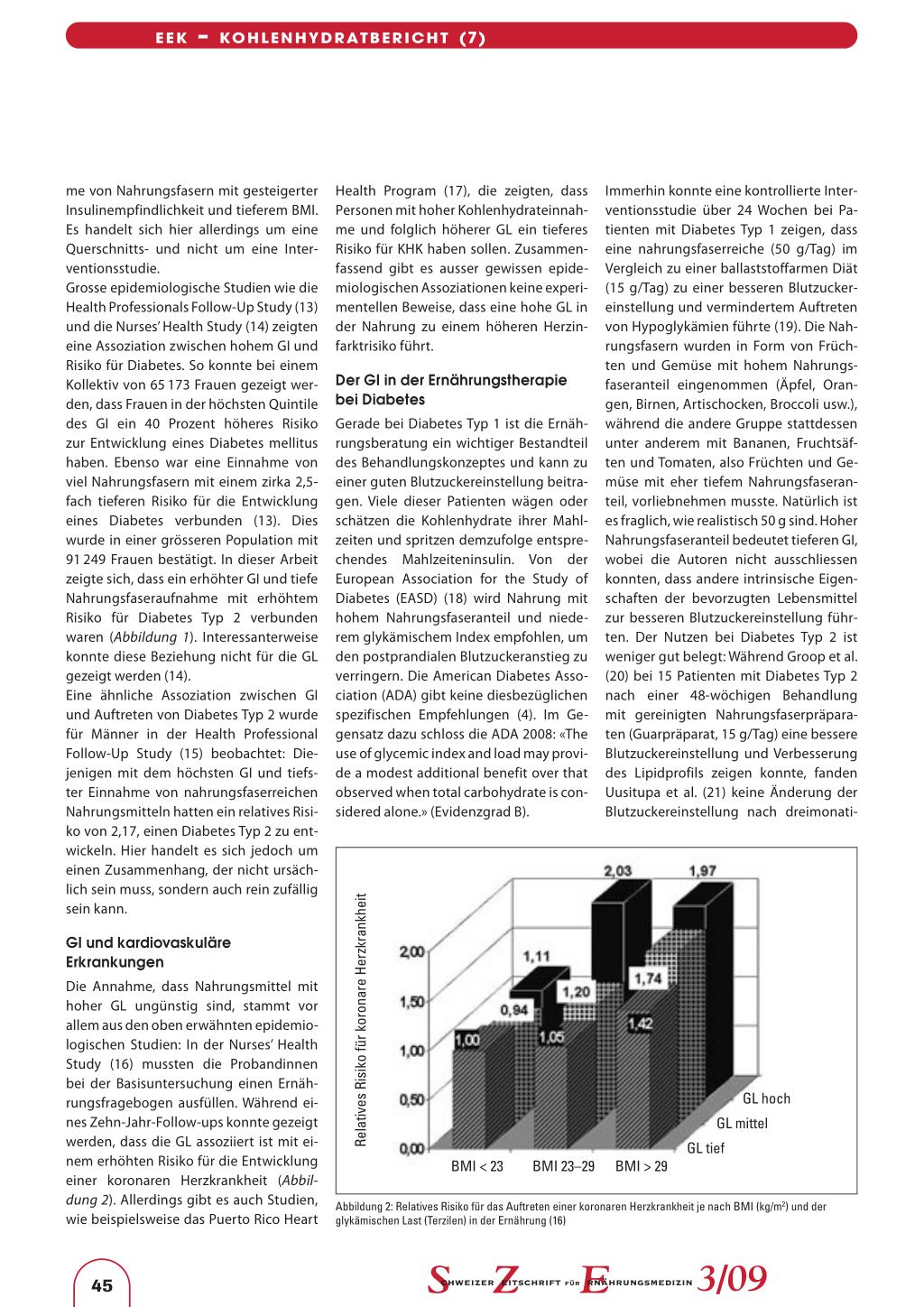
Hoher FK Mittlerer FK Tiefer FK (> 6,2 g/Tag) (4,4–6,2 g/Tag) (< 4,4 g/Tag) Hoher GI (> 78,6) Mittlerer GI (75–78,6) Tiefer GI (< 75) Abbildung 1: Relatives Risiko für das Auftreten eines Diabetes in Abhängigkeit vom Nahrungsfaserkonsum (FK; Zerealien) und des glykämischen Indexes (Terzilen) (14) Hoher GI als Ursache von Übergewicht, Insulinresistenz und Diabetes Typ 2 Ein starker postprandialer Glukoseanstieg ist verbunden mit einem stärkeren Sättigungsgefühl (8). Wissenschaftliche Studien zur Wirkung von Nahrungsmitteln mit hohem GI auf den Hunger und das Sättigungsgefühl fielen allerdings unterschiedlich aus. Von 6 Studien, die die Nahrungsaufnahme nach einer Mahlzeit mit hohem GI untersuchten, fanden 3 eine signifikante Wirkung eines hohen GI auf die Nahrungsaufnahme, 3 andere konnten dies nicht zeigen. Eine Interventionsstudie, die über 30 Tage durchgeführt wurde, gab den Probanden entweder Nahrung mit tiefem oder hohem GI, wobei sie so viel essen konnten, wie sie wollten. Nach 30 Tagen liess sich kein Gewichtsunterschied feststellen (9). Trotzdem wurde aufgrund von Daten epidemiologischer Studien abgeleitet, dass ein hoher GI durch die postprandiale Hyperglykämie und Hyperinsulinämie zu Insulinresistenz und somit zu Diabetes und koronarer Herzkrankheit führen könnte (10). Allerdings fehlt dafür bis jetzt der Beweis durch eine klinische Studie. In der Studie von Kiens et al. wurde am Ende einer 30-tägigen Studienperiode eine euglykämische hyperinsulinäme ClampStudie durchgeführt (10a). Bei dieser Me- thode wird Insulin und Glukose infundiert und errechnet, wie viel Glukose in periphere Gewebe aufgenommen wird – entsprechend einem Mass für die Insulinsensitivität. Interessanterweise fanden die Autoren keinen Unterschied bei Probanden, die sich während 30 Tagen nur mit Nahrungsmitteln mit hohem gegenüber solchen mit tiefem GI ernährt hatten. In einer älteren Studie (11) wurde sogar gezeigt, dass eine kohlenhydratreiche Nahrung nach 10 Tagen zu einer erhöhten Insulinempfindlichkeit führt. Es gibt bis jetzt also keinen direkten experimentellen Beweis beim Menschen, dass Nahrungsmittel mit hohem GI zu Insulinresistenz führen. Deshalb ist es nicht angebracht, einen kausalen Zusammenhang zwischen hohem GI und der Entstehung von Diabetes Typ 2 zu konstruieren. In der Pathogenese des Diabetes steht die Insulinresistenz zeitlich vor der Erschöpfung der β-Zell-Funktion, die schliesslich zur Hyperglykämie führt. Eine kürzlich im «Diabetes Care» publizierte Studie von Liese et al. (12) bestätigte dies: Bei 979 Erwachsenen mit normaler und verminderter Glukosetoleranz aus der Insulin Resistance Atherosclerosis Study fand sich kein Zusammenhang zwischen GI und Insulinempfindlichkeit (Glukosebelastungstest) oder BMI. Interessanterweise korrelierte jedoch die vermehrte Einnah- 3/09 44 EEK – KOHLENHYDRATBERICHT (7) me von Nahrungsfasern mit gesteigerter Insulinempfindlichkeit und tieferem BMI. Es handelt sich hier allerdings um eine Querschnitts- und nicht um eine Interventionsstudie. Grosse epidemiologische Studien wie die Health Professionals Follow-Up Study (13) und die Nurses’ Health Study (14) zeigten eine Assoziation zwischen hohem GI und Risiko für Diabetes. So konnte bei einem Kollektiv von 65 173 Frauen gezeigt werden, dass Frauen in der höchsten Quintile des GI ein 40 Prozent höheres Risiko zur Entwicklung eines Diabetes mellitus haben. Ebenso war eine Einnahme von viel Nahrungsfasern mit einem zirka 2,5fach tieferen Risiko für die Entwicklung eines Diabetes verbunden (13). Dies wurde in einer grösseren Population mit 91 249 Frauen bestätigt. In dieser Arbeit zeigte sich, dass ein erhöhter GI und tiefe Nahrungsfaseraufnahme mit erhöhtem Risiko für Diabetes Typ 2 verbunden waren (Abbildung 1). Interessanterweise konnte diese Beziehung nicht für die GL gezeigt werden (14). Eine ähnliche Assoziation zwischen GI und Auftreten von Diabetes Typ 2 wurde für Männer in der Health Professional Follow-Up Study (15) beobachtet: Diejenigen mit dem höchsten GI und tiefster Einnahme von nahrungsfaserreichen Nahrungsmitteln hatten ein relatives Risiko von 2,17, einen Diabetes Typ 2 zu entwickeln. Hier handelt es sich jedoch um einen Zusammenhang, der nicht ursächlich sein muss, sondern auch rein zufällig sein kann. Health Program (17), die zeigten, dass Personen mit hoher Kohlenhydrateinnahme und folglich höherer GL ein tieferes Risiko für KHK haben sollen. Zusammenfassend gibt es ausser gewissen epidemiologischen Assoziationen keine experimentellen Beweise, dass eine hohe GL in der Nahrung zu einem höheren Herzinfarktrisiko führt. Der GI in der Ernährungstherapie bei Diabetes Gerade bei Diabetes Typ 1 ist die Ernährungsberatung ein wichtiger Bestandteil des Behandlungskonzeptes und kann zu einer guten Blutzuckereinstellung beitragen. Viele dieser Patienten wägen oder schätzen die Kohlenhydrate ihrer Mahlzeiten und spritzen demzufolge entsprechendes Mahlzeiteninsulin. Von der European Association for the Study of Diabetes (EASD) (18) wird Nahrung mit hohem Nahrungsfaseranteil und niederem glykämischem Index empfohlen, um den postprandialen Blutzuckeranstieg zu verringern. Die American Diabetes Association (ADA) gibt keine diesbezüglichen spezifischen Empfehlungen (4). Im Gegensatz dazu schloss die ADA 2008: «The use of glycemic index and load may provide a modest additional benefit over that observed when total carbohydrate is considered alone.» (Evidenzgrad B). Immerhin konnte eine kontrollierte Interventionsstudie über 24 Wochen bei Patienten mit Diabetes Typ 1 zeigen, dass eine nahrungsfaserreiche (50 g/Tag) im Vergleich zu einer ballaststoffarmen Diät (15 g/Tag) zu einer besseren Blutzuckereinstellung und vermindertem Auftreten von Hypoglykämien führte (19). Die Nahrungsfasern wurden in Form von Früchten und Gemüse mit hohem Nahrungsfaseranteil eingenommen (Äpfel, Orangen, Birnen, Artischocken, Broccoli usw.), während die andere Gruppe stattdessen unter anderem mit Bananen, Fruchtsäften und Tomaten, also Früchten und Gemüse mit eher tiefem Nahrungsfaseranteil, vorliebnehmen musste. Natürlich ist es fraglich, wie realistisch 50 g sind. Hoher Nahrungsfaseranteil bedeutet tieferen GI, wobei die Autoren nicht ausschliessen konnten, dass andere intrinsische Eigenschaften der bevorzugten Lebensmittel zur besseren Blutzuckereinstellung führten. Der Nutzen bei Diabetes Typ 2 ist weniger gut belegt: Während Groop et al. (20) bei 15 Patienten mit Diabetes Typ 2 nach einer 48-wöchigen Behandlung mit gereinigten Nahrungsfaserpräparaten (Guarpräparat, 15 g/Tag) eine bessere Blutzuckereinstellung und Verbesserung des Lipidprofils zeigen konnte, fanden Uusitupa et al. (21) keine Änderung der Blutzuckereinstellung nach dreimonati- Relatives Risiko für koronare Herzkrankheit GI und kardiovaskuläre Erkrankungen Die Annahme, dass Nahrungsmittel mit hoher GL ungünstig sind, stammt vor allem aus den oben erwähnten epidemiologischen Studien: In der Nurses’ Health Study (16) mussten die Probandinnen bei der Basisuntersuchung einen Ernährungsfragebogen ausfüllen. Während eines Zehn-Jahr-Follow-ups konnte gezeigt werden, dass die GL assoziiert ist mit einem erhöhten Risiko für die Entwicklung einer koronaren Herzkrankheit (Abbildung 2). Allerdings gibt es auch Studien, wie beispielsweise das Puerto Rico Heart BMI < 23 BMI 23–29 BMI > 29
GL hoch GL mittel GL tief
Abbildung 2: Relatives Risiko für das Auftreten einer koronaren Herzkrankheit je nach BMI (kg/m2) und der glykämischen Last (Terzilen) in der Ernährung (16)
45 3/09
EEK – KOHLENHYDRATBERICHT (7)
ger Behandlung von 39 Typ-2-Diabetikern mit Guar.
Empfehlungen
• Epidemiologische Studien zeigen eine Assoziation zwischen hohem glykämischem Index (GI) oder glykämischer Last (GL) und erhöhtem Risiko für Diabetes, KHK und Übergewicht.
• Interventionsstudien bei Diabetes Typ 2 wiesen nach, dass faserreiche Ernährung mit tiefem GI eine (relativ bescheidene) Verbesserung der Stoffwechseleinstellung bewirkt.
• Es gibt keine grossen randomisierten, kontrollierten Interventionsstudien, die beweisen, dass sich mit einer Modifikation des GI oder GL Diabetes, Übergewicht und KHK verhindern lassen.
• Nahrungsmittel mit tiefem GI infolge eines hohen Fruktosegehalts können eine Gewichtszunahme und eine Insulinresistenz begünstigen.
• Eine ausgewogene Ernährung ist für die Gesundheit förderlicher als Empfehlungen zum Konsum kohlenhydrathaltiger Nahrungsmittel mit tiefem GI.
Referenzen: 1. Jenkins DJ, Wolever TM, Taylor RH, Barker H, Fielden H, Baldwin JM, Bowling AC, Newman HC, Jenkins AL, Goff DV. 1981. Glycemic index of foods: a physiological basis for carbohydrate exchange. Am J Clin Nutr 34: 362–366.
2. Willett W 2002 Carbohydrates for better and worse. In Eat, Drink and be healthy: the Harvard Medical School Guide to Healthy Eating. 3. Willett W, Manson J, Liu S. 2002. Glycemic index, glycemic load, and risk of type 2 diabetes. Am J Clin Nutr 76: 274S–280S. 4. Nutrition recommendations and principles for people with diabetes mellitus of the American Diabetes Association. 2000. Diabetes Care 23 Suppl 1: S43–46. 4a. Standards of Medical Care in Diabetes – 2009. American Diabetes Association 2009, Diabetes Care 32: S13–S61. 5. Jenkins DJ, Kendall CW, Augustin LS, Franceschi S, Hamidi M, Marchie A, Jenkins AL, Axelsen M. 2002. Glycemic index: overview of implications in health and disease. Am J Clin Nutr 76: 266S–273S. 6. Flint A, Moller BK, Raben A, Pedersen D, Tetens I, Holst JJ, Astrup A. 2004. The use of glycaemic index tables to predict glycaemic index of composite breakfast meals. Br J Nutr 91: 979–989. 7. Xavier F, Sunyer P. 2002. Glycemic Index and disease. Am J Clin Nutr 76 (Suppl): 290S–298S. 8. Chapman IM, Goble EA, Wittert GA, Horowitz M. 1999. Effects of small-intestinal fat and carbohydrate infusions on appetite and food intake in obese and nonobese men. Am J Clin Nutr 69: 6–12. 9. Kiens B, Richter EA. 1996. Types of carbohydrate in an ordinary diet affect insulin action and muscle substrates in humans. Am J Clin Nutr 63: 47–53. 10. Brand-Miller JC, Holt SH, Pawlak DB, McMillan J. 2002. Glycemic index and obesity. Am J Clin Nutr 76: 281S–285S. 10a. Kiens B, Richter EA. 1996. Types of carbohydrate in an ordinary diet affect insulin action and muscle substrates in humans. Am J Clin Nutr. 1996 Jan; 63 (1): 47–53. 11. Thompson RG, Hayford JT, Danney MM. 1978. Glucose and insulin responses to diet. Effect of variations in source and amount of carbohydrate. Diabetes 27: 1020–1026. 12. Liese AD, Schulz M, Fang F, Wolever TM, D’Agostino RB, Jr., Sparks KC, Mayer-Davis EJ. 2005. Dietary glycemic index and glycemic load, carbohydrate and fiber intake, and measures of insulin sensitivity, secretion, and adiposity in the Insulin Resistance Athero-
sclerosis Study. Diabetes Care 28: 2832–2838. 13. Salmeron J, Manson JE, Stampfer MJ, Colditz GA, Wing AL, Willett WC. 1997. Dietary fiber, glycemic load, and risk of non-insulin-dependent diabetes mellitus in women. JAMA 277: 472–477. 14. Schulze MB, Liu S, Rimm EB, Manson JE, Willett WC, Hu FB. 2004. Glycemic index, glycemic load, and dietary fiber intake and incidence of type 2 diabetes in younger and middle-aged women. Am J Clin Nutr 80: 348–356. 15. Salmeron J, Ascherio A, Rimm EB, Colditz GA, Spiegelman D, Jenkins DJ, Stampfer MJ, Wing AL, Willett WC. 1997. Dietary fiber, glycemic load, and risk of NIDDM in men. Diabetes Care 20: 545–550. 16. Liu S, Willett W, Stampfer MJ, Hu FB, Franz M, Sampson L, Hennekens CH, Manson J. 2000. A prospective study of dietary glycemic load, carbohydrate intake, and risk of coronary heart disease in US women. Am J Clin Nutr 71: 1455–1456. 17. Garcia-Palmieri MR, Sorlie P, Tillotson J, Costas R, Jr., Cordero E, Rodriguez M. 1980. Relationship of dietary intake to subsequent coronary heart disease incidence: The Puerto Rico Heart Health Program. Am J Clin Nutr 33: 1818–1827. 18. Mann JI, De Leeuw I, Hermansen K, Karamanos B, Karlstrom B, Katsilambros N, Ric-cardi G, Rivellese AA, Rizkalla S, Slama G, Toeller M, Uusitupa M, Vessby B. 2004. Evidence-based nutritional approaches to the treatment and prevention of diabetes mellitus. Nutr Metab Cardiovasc Dis 14: 373–394. 19. Giacco R, Parillo M, Rivellese AA, Lasorella G, Giacco A, D’Episcopo L, Riccardi G. 2000. Long-term dietary treatment with increased amounts of fiber-rich low-glycemic index natural foods improves blood glucose control and reduces the number of hypoglycemic events in type 1 diabetic patients. Diabetes Care 23: 1461–1466. 20. Groop PH, Aro A, Stenman S, Groop L 1993 Longterm effects of guar gum in subjects with non-insulindependent diabetes mellitus. Am J Clin Nutr 58: 513–518. 21. Uusitupa M, Siitonen O, Savolainen K, Silvasti M, Penttila I, Parviainen M. 1989. Metabolic and nutritional effects of long-term use of guar gum in the treatment of noninsulin-dependent diabetes of poor metabolic control. Am J Clin Nutr 49: 345–351.
3/09
46