Transkript
Ein Säugling mit Fieber …
Tipps für die Abklärung bei Fieber unbekannter Ursache
Schwerpunkt
Bei Säuglingen sind schwere bakterielle Infektionen seit der Einführung entsprechender Impfungen stark zurückgegangen. Trotzdem stellt sich in der Praxis immer wieder die Frage, was hinter einem auf den ersten Blick unerklärlichen Fieber stecken könnte.
Mit einer Prävalenz von 6 bis 15 Prozent waren schwere bakterielle Infektionen vor der Einführung entsprechender Impfungen, wie etwa gegen Hämophilus oder Pneumokokken, bei Kleinkindern unter 3 Jahren nicht so selten. Heutzutage findet sich eine Bakteriämie im Durchschnitt nur noch bei unter 0,5 Prozent der Säuglinge und Kleinkinder bis 3 Jahre mit Fieber ohne klinisch erkennbare Ursache, berichtete die Infektiologin Dr. med. Noémie Wagner, Universitätsspital Genf, an der SGP-Jahrestagung in Lausanne. Auch die Anzahl der Meningitisfälle ist stark zurückgegangen. Wie aber soll man die Kinder mit schweren bakteriellen Infektionen sicher identifizieren, die in (noch) gutem Allgemeinzustand, aber mit Fieber in die Praxis kommen? Ohne ein Zuviel an diagnostischen Abklärungen und ohne Übertherapie, aber gleichzeitig ohne das Risiko, einen Fall zu verpassen?
Meistens ein Harnwegsinfekt
Zunächst einmal gilt es das Alter des Kindes zu bedenken. Auch wenn, wie eingangs erwähnt, die Prävalenz schwerer bakterieller Infektionen im Alter von unter 3 Jahren im Durchschnitt recht gering ist, sieht das in den ersten 3 Lebensmonaten anders aus: Wenn Neugeborene (bis zum 7. Tag) Fieber unklarer Ursache haben, handelt es sich in über 20 Prozent der Fälle um eine schwere bakterielle Infektion. Im Alter von 7 bis 90 Tagen fand sich in verschiedenen Studien ein Anteil von 9 bis 14 Prozent, wobei es sich in drei Viertel der Fälle um Harnwegsinfekte handelt. Die am häufigsten identifizierten Bakterienstämme sind E. coli, Streptococcus B, Staphylococcus aureus und Klebsiella. Listerien, die in jedem Lehrbuch noch in diesem Zusammenhang aufgezählt werden, finden sich hingegen kaum noch. Pneumokokken und Haemophilus sind dank der durch Impfungen erzeugten Herdenimmunität stark zurückgegangen. Bei Kindern ab 3 Monaten sind häufiger Viren als Bakterien die Ursache eines unerklärlichen Fiebers. So sei es 100-mal wahrscheinlicher, dass es sich um eine Kontamination als um das wahre Pathogen handelt, wenn man in der Blutkultur solcher Kinder Bakterien nachweist, sagte Wagner. Wenn es sich aber um eine bakte-
rielle Infektion handelt, so sind es auch bei diesen Kindern in erster Linie Harnwegsinfekte. Der Harnwegsinfekt ist die häufigste schwere bakterielle Infektion bei Kindern unter 3 Jahren. Das Fieber liegt meist über 39 °C, und es besteht seit mehr als 24 Stunden. Knaben unter 3 Monate sind besonders gefährdet. So fand sich in einer Studie bei nicht beschnittenen Knaben eine Harnwegsinfektprävalenz von 20 Prozent, bei Mädchen gleichen Alters waren es bis zu 17 Prozent. An dieser Stelle erinnerte die Referentin daran, dass virale Infektionen als Ursache des Fiebers eine parallele bakterielle Infektion nicht ausschliessen. So zeigte sich, dass rund 5 Prozent der Kleinkinder mit einer RSV-Infektion gleichzeitig einen bakteriellen Harnwegsinfekt hatten. Insbesondere bei Neugeborenen sei auch an eine Herpesinfektion zu denken. Sie betrifft 0,3 Prozent der Säuglinge mit Fieber in den ersten 60 Lebenstagen. Drei Viertel von ihnen wurden von Müttern geboren, die selbst keine Anzeichen für eine Herpesinfektion aufwiesen, und nur bei 30 bis 40 Prozent der betroffenen Kin-
Dr. med. Noémie Wagner
QUIZ
Am Morgen kommen Eltern mit ihrem 7 Wochen alten Sohn in Ihre Praxis. Das Kind hat Fieber seit dem Abend zuvor. Es hat keine weiteren Symptome, der Allgemeinzustand ist gut. Alles scheint klinisch normal, bis auf das rektal gemessene Fieber von 38,7 °C.
A) Ich schicke das Kind sofort ins Spital. B) Da der Allgemeinzustand gut ist, tue ich nichts, terminiere aber regelmässige Kon-
trollen und kläre die Eltern über Warnsignale auf. C) Ich nehme Blut ab und bestimme CRP und Leukozytenzahl. Je nach Befund ent-
scheide ich über den nächsten Schritt. D) Ich versuche von dem Kind einen sauberen Mittelstrahlurin zu bekommen.
Bei Leukozyturie werde ich das Kind ins Spital schicken und ansonsten Bluttests durchführen, um das Risiko einzuschätzen (CRP, PCT, WBC).
Die Antwort finden Sie am Ende des Berichts.
4/18 Pädiatrie
29
Schwerpunkt
Tabelle 1:
Biomarker für bakterielle Infektionen bei Fieber ohne erkennbare Ursache im Kindesalter
WBC ANC Grenzwert 15 × 109/l 10 × 109/l Sensitivität 40–60% bis zu 47% Spezifität 40– 60% bis zu 88%
CRP 40 mg/l 45–74% 76–97%
PCT 0,5 ng/ml 53–87% 70–96%
WBC: Anzahl Leukozyten (white blood cell count); ANC: Anzahl Neutrophile (absolute neutrophil count); CRP: C-reaktives Protein; PCT: Serumprocalcitonin
(nach Tripella [5])
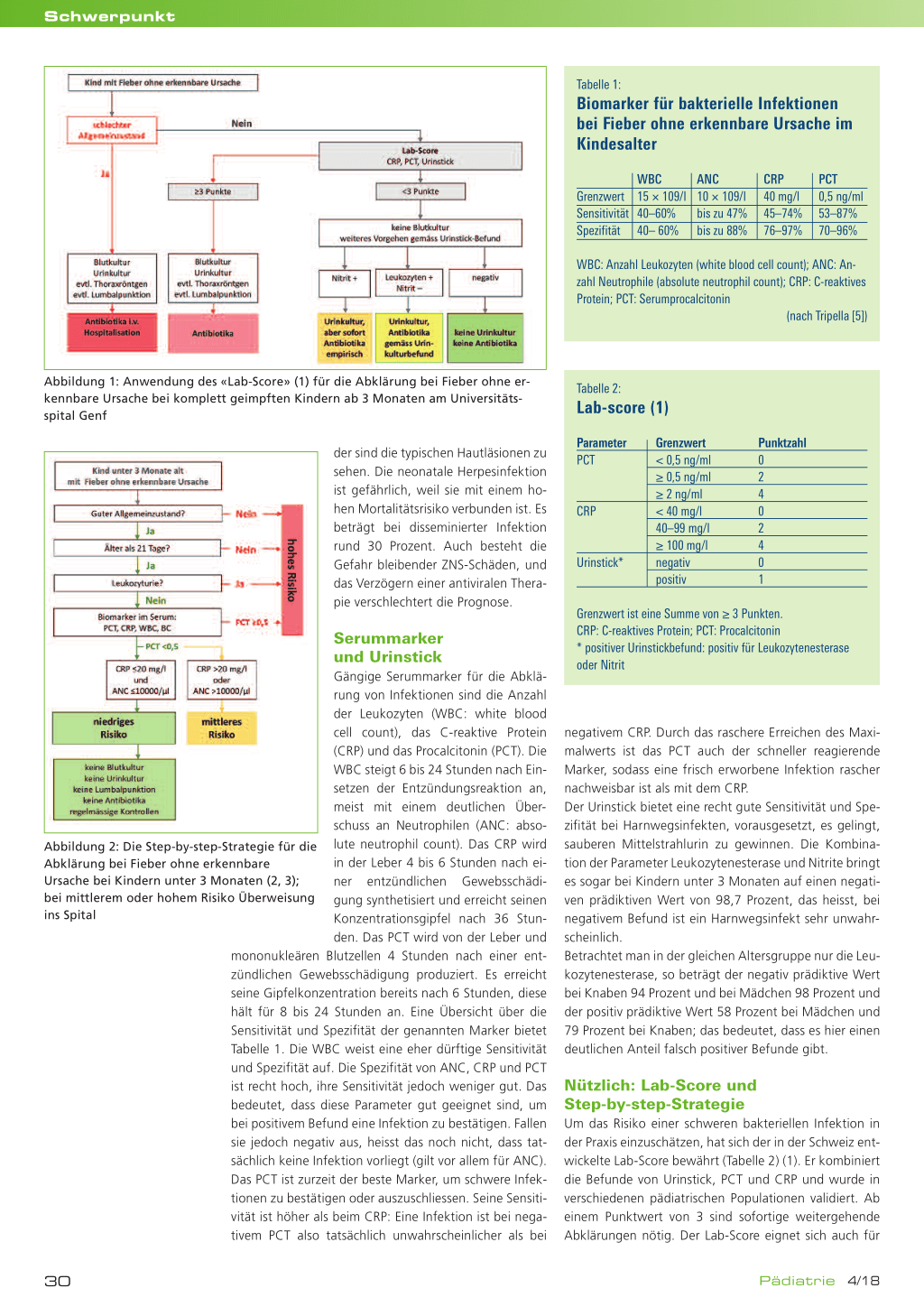
Abbildung 1: Anwendung des «Lab-Score» (1) für die Abklärung bei Fieber ohne erkennbare Ursache bei komplett geimpften Kindern ab 3 Monaten am Universitätsspital Genf
Tabelle 2:
Lab-score (1)
der sind die typischen Hautläsionen zu sehen. Die neonatale Herpesinfektion ist gefährlich, weil sie mit einem hohen Mortalitätsrisiko verbunden ist. Es beträgt bei disseminierter Infektion rund 30 Prozent. Auch besteht die Gefahr bleibender ZNS-Schäden, und das Verzögern einer antiviralen Therapie verschlechtert die Prognose.
Serummarker
und Urinstick
Gängige Serummarker für die Abklä-
rung von Infektionen sind die Anzahl
der Leukozyten (WBC: white blood
cell count), das C-reaktive Protein
(CRP) und das Procalcitonin (PCT). Die
WBC steigt 6 bis 24 Stunden nach Ein-
setzen der Entzündungsreaktion an,
meist mit einem deutlichen Über-
schuss an Neutrophilen (ANC: abso-
Abbildung 2: Die Step-by-step-Strategie für die lute neutrophil count). Das CRP wird
Abklärung bei Fieber ohne erkennbare
in der Leber 4 bis 6 Stunden nach ei-
Ursache bei Kindern unter 3 Monaten (2, 3);
ner entzündlichen Gewebsschädi-
bei mittlerem oder hohem Risiko Überweisung gung synthetisiert und erreicht seinen
ins Spital
Konzentrationsgipfel nach 36 Stun-
den. Das PCT wird von der Leber und
mononukleären Blutzellen 4 Stunden nach einer ent-
zündlichen Gewebsschädigung produziert. Es erreicht
seine Gipfelkonzentration bereits nach 6 Stunden, diese
hält für 8 bis 24 Stunden an. Eine Übersicht über die
Sensitivität und Spezifität der genannten Marker bietet
Tabelle 1. Die WBC weist eine eher dürftige Sensitivität
und Spezifität auf. Die Spezifität von ANC, CRP und PCT
ist recht hoch, ihre Sensitivität jedoch weniger gut. Das
bedeutet, dass diese Parameter gut geeignet sind, um
bei positivem Befund eine Infektion zu bestätigen. Fallen
sie jedoch negativ aus, heisst das noch nicht, dass tat-
sächlich keine Infektion vorliegt (gilt vor allem für ANC).
Das PCT ist zurzeit der beste Marker, um schwere Infek-
tionen zu bestätigen oder auszuschliessen. Seine Sensiti-
vität ist höher als beim CRP: Eine Infektion ist bei nega-
tivem PCT also tatsächlich unwahrscheinlicher als bei
Parameter PCT
CRP
Urinstick*
Grenzwert < 0,5 ng/ml ≥ 0,5 ng/ml ≥ 2 ng/ml < 40 mg/l 40–99 mg/l ≥ 100 mg/l negativ positiv Punktzahl 0 2 4 0 2 4 0 1 Grenzwert ist eine Summe von ≥ 3 Punkten. CRP: C-reaktives Protein; PCT: Procalcitonin * positiver Urinstickbefund: positiv für Leukozytenesterase oder Nitrit negativem CRP. Durch das raschere Erreichen des Maximalwerts ist das PCT auch der schneller reagierende Marker, sodass eine frisch erworbene Infektion rascher nachweisbar ist als mit dem CRP. Der Urinstick bietet eine recht gute Sensitivität und Spezifität bei Harnwegsinfekten, vorausgesetzt, es gelingt, sauberen Mittelstrahlurin zu gewinnen. Die Kombination der Parameter Leukozytenesterase und Nitrite bringt es sogar bei Kindern unter 3 Monaten auf einen negativen prädiktiven Wert von 98,7 Prozent, das heisst, bei negativem Befund ist ein Harnwegsinfekt sehr unwahrscheinlich. Betrachtet man in der gleichen Altersgruppe nur die Leukozytenesterase, so beträgt der negativ prädiktive Wert bei Knaben 94 Prozent und bei Mädchen 98 Prozent und der positiv prädiktive Wert 58 Prozent bei Mädchen und 79 Prozent bei Knaben; das bedeutet, dass es hier einen deutlichen Anteil falsch positiver Befunde gibt. Nützlich: Lab-Score und Step-by-step-Strategie Um das Risiko einer schweren bakteriellen Infektion in der Praxis einzuschätzen, hat sich der in der Schweiz entwickelte Lab-Score bewährt (Tabelle 2) (1). Er kombiniert die Befunde von Urinstick, PCT und CRP und wurde in verschiedenen pädiatrischen Populationen validiert. Ab einem Punktwert von 3 sind sofortige weitergehende Abklärungen nötig. Der Lab-Score eignet sich auch für 30 Pädiatrie 4/18 Schwerpunkt das Vorgehen bei Fieber unklarer Ursache in der Notfallabteilung von Spitälern (Abbildung 1). Speziell für Säuglinge unter 3 Monaten ist die Step-bystep-Strategie geeignet (Abbildung 2) (2). Mit dieser Strategie können Kinder mit sehr niedrigem Risiko identifiziert werden, bei denen keine weiteren Massnahmen notwendig sind, während alle anderen ans Spital weiterverwiesen werden sollten. Sowohl der Lab-Score als auch die Step-by-step-Strategie erreichen gute negativ prädiktive Werte von 98,1 beziehungsweise 99,3 Prozent (3). Für alle Algorithmen gilt selbstverständlich, dass Säuglinge und Kleinkinder in schlechtem Allgemeinzustand (sog. «toxic appearing child»: zyanotisch, lethargisch, Schockzeichen, Tachypnoe, schlechte periphere Durchblutung etc.) sofort ins Spital eingewiesen werden sollen, um die entsprechenden Massnahmen einzuleiten. Antibiotikatherapie: Wann, für wen und womit? Eine empirische Antibiotikatherapie bereits vor dem Eintreffen von Kulturbefunden wird empfohlen ● für Neugeborene in den ersten 3 Lebenswochen ● bei schlechtem Allgemeinzustand ● bei einem Lab-Score ≥ 3 Punkte ● bei mittlerem und hohem Risiko in der Step-by-step- Strategie ● bei Verdacht auf einen Harnwegsinfekt. Zur empirischen Antibiotikatherapie für Kinder bis 2 Monate empfahl Wagner Amoxicillin plus Gentamicin, Ce- phalosporine der dritten Generation könnten jedoch auch in Betracht gezogen werden. Letztere sind erste Wahl für Kinder ab 3 Monaten bis 3 Jahre (Ceftriaxon, Cefotaxim). Für die Antibiotikatherapie bei Harnwegsinfekten gelten die Empfehlungen der Schweizerischen Arbeitsgruppe für pädiatrische Nephrologie (SAPN), der Pädiatrischen Infektiologiegruppe Schweiz (PIGS) und der Schweizerischen Gesellschaft für Kinderurologie (SwissPU) (4). Renate Bonifer Referat von Dr. Noémi Wagner, «Fièvres chez le nourrisson» an der Session «Pas à pas/Schritt für Schritt». SGP-Jahrestagung in Lausanne, 24. bis 25. Mai 2018. Quiz: Korrekt ist Antwort D; siehe Abbildung 2: Step-by-step-Strategie für Kinder unter 3 Monaten mit Fieber ohne erkennbare Ursache. Literatur: 1. Galetto-Lacour A et al.: Validation of a laboratory risk index score for the identification of severe bacterial infection in children with fever without source. Arch Dis Child 2010; 95(12): 968–973. 2. Mintegi S et al.: Accuracy of a sequential approach to identify young febrile infants at low risk for invasive bacterial infection. Emerg Med J 2014t; 31(e1): e19–24. 3. Gomez B et al.: Validation of the «Step-by-Step» approach in the management of young febrile infants. Pediatrics 2016; 138(2); pii: e20154381. 4. Empfehlungen der Schweizerischen Arbeitsgruppe für pädiatrische Nephrologie (SAPN), der Pädiatrischen Infektiologiegruppe Schweiz (PIGS, www.pigs.ch) und der Schweizerischen Gesellschaft für Kinderurologie (SwissPU): Diagnose und Behandlung von Harnwegsinfektionen beim Kind. Paediatrica 2013; 24(4): 10–13. 5. Tripella G et al.: Inflammatory biomarkers to guide diagnostic and therapeutic decisions in children presenting with fever without apparent source. J Chemother 2018; 1–11. Korrigendum: Dieser Beitrag wurde am 29. Mai 2019 korrigiert (Legenden zu Abbildung 1 und 2).