Transkript
SCHWERPUNKT
Vorsicht Reinfall!
Fallstricke bei echten und vermeintlichen epileptischen Anfällen
Plötzliche Attacken mit eingeschränktem Bewusstsein, unwillkürlichen Bewegungen, neurologischen Ausfallsymptomen und vegetativen Begleiterscheinungen sind bei Kindern in allen Altersstufen nicht selten. Zum Zeitpunkt der Abklärung ist der Patient meist symptomfrei. Welche Aspekte helfen, den Anfall richtig einzuordnen, und wo lauern differenzialdiagnostische Fallstricke?
Von Thomas Schmitt-Mechelke
I n der Kinderarztpraxis ist «St. n. unklarem paroxysmalem Ereignis» ein häufiger Vorstellungsgrund – und der Wunsch nach einer «weiteren Abklärung auf eine mögliche Epilepsie» ein alltäglicher Zuweisungsgrund an eine neuropädiatrische Fachstelle. Dabei ist – anders als bei den meisten anderen Konsultationsgründen – der pädiatrische Patient zum Vorstellungszeitpunkt meist wieder symptomfrei, Eltern oder Bezugspersonen allerdings oft in grosser Sorge – aus Angst davor, dass sich ein solches Ereignis wiederholen und ihr Kind daran Schaden nehmen oder gar versterben könnte. Die Differenzialdiagnose ist oft breit und reicht von harmlosen Verhaltensstereotypien über vasovagale Synkopen und echte epileptische Anfälle bis zu sehr seltenen, aber potenziell lebensbedrohlichen kardiogenen Ursachen. Das stellt uns vor die Aufgabe, ein stattgehabtes Ereignis im Nachhinein einzuordnen und die notwendigen medizinischen Massnahmen zu ergreifen. In Akutsituationen lauern Fallstricke, bei denen man fälschlicherweise einen epileptischen Anfall vermuten kann – wie im Folgenden anhand einiger lehrreicher Fallbeispiele illustriert werden soll.
Plötzliche Bewusstlosigkeit mit Zuckungen
Luca, ein 9-Jähriger, wird in die Notaufnahme gebracht. Er war auf dem Weg von der Schule plötzlich bewusstlos auf dem Boden liegend aufgefunden worden. Passanten hatten ihn bemerkt, einige Zuckungen von Armen und Beinen beobachtet und die Ambulanz gerufen, bei deren Eintreffen der Junge kreislaufstabil war, langsam wieder zu sich kam – und sich wegen eines unwillkürlichen Einnässens schämt. Jetzt ist Luca bewusstseinsklar, müde und kann sich an das Geschehene nicht mehr erinnern. Herzfrequenz, Blutdruck und die restlichen Vitalparameter sind normal. Bei der
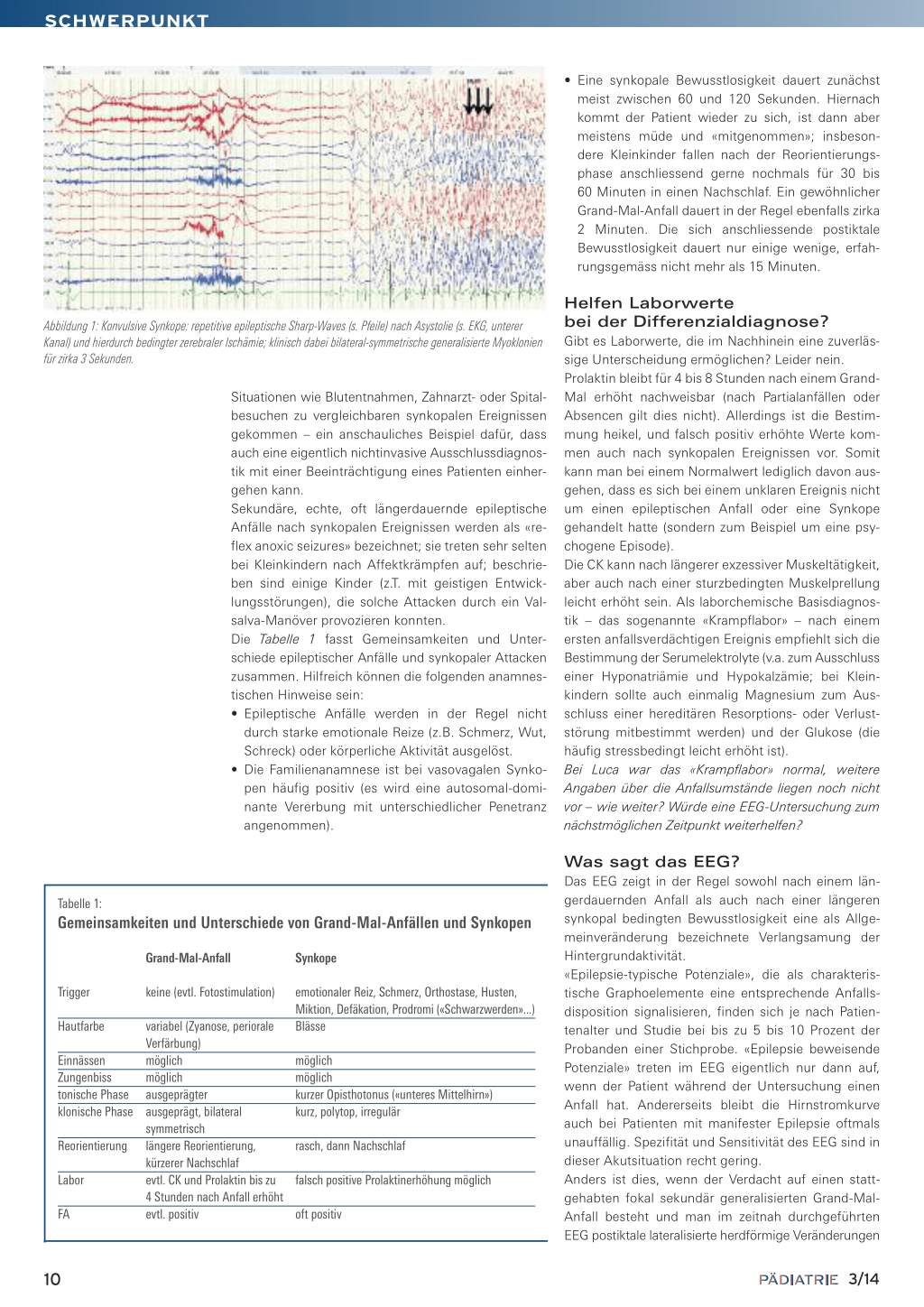
körperlichen Untersuchung fällt lediglich eine Prellmarke am Hinterkopf auf, andere neurologische Symptome ausser der Amnesie finden sich nicht. Weitere anamnestische Angaben sind zunächst nicht zu erhalten. In erster Linie wird man bei der Kombination von Sturz, Bewusstlosigkeit, Zuckungen der Extremitäten und unwillkürlichem Urinabgang an einen Grand-MalAnfall denken – allerdings können diese Symptome auch bei einer konvulsiven Synkope beobachtet werden. Bewusstlosigkeiten bei Synkopen jedweder Ätiologie entstehen durch eine vorübergehende zerebrale, genauer gesagt kortikale Minderdurchblutung, in deren Rahmen es sehr häufig zum Auftreten einer «Dezerebrationshaltung» kommt (eigentlich müsste man es exakter als «Dekortikationshaltung» bezeichnen). Bei ihr bestehen (mesenzephal ausgelöste) Strecksynergismen der Extremitäten, bei denen es zum Auftreten polytoper irregulärer Myoklonien nicht kortikalen Ursprungs kommen kann, die Anlass zur Verwechslung mit primär kortikal generierten und damit epileptischen klonischen Zuckungen sein können. Und um es noch verwechslungsgefährdeter zu machen: Es kann auch sekundär im Rahmen einer primären Synkope zu echten epileptischen Entladungen mit Myoklonien kommen. Abbildung 1 zeigt einen Ausschnitt aus einer EEGAbleitung eines 14-Jährigen, bei dem es während der Untersuchung zu einer vasovagalen Synkope mit Asystolie gekommen war. Am Ende einer 20 Sekunden langen Phase mit isoelektrischem (0-Linien-)EEG kommt es zu einigen repetitiven generalisierten Sharp-Slow-Wave-Komplexen und begleitenden myoklonischen Zuckungen. Grund für die EEG-Untersuchung war übrigens der Wunsch nach Ausschluss eines zerebralen Anfallsleidens. Bei den Buben war es so wie bei seiner Mutter auch immer in «medizinischen»
3/14
Grand-Mal-Anfall oder konvulsive Synkope oder etwas ganz anderes …?
9
SCHWERPUNKT
• Eine synkopale Bewusstlosigkeit dauert zunächst meist zwischen 60 und 120 Sekunden. Hiernach kommt der Patient wieder zu sich, ist dann aber meistens müde und «mitgenommen»; insbesondere Kleinkinder fallen nach der Reorientierungsphase anschliessend gerne nochmals für 30 bis 60 Minuten in einen Nachschlaf. Ein gewöhnlicher Grand-Mal-Anfall dauert in der Regel ebenfalls zirka 2 Minuten. Die sich anschliessende postiktale Bewusstlosigkeit dauert nur einige wenige, erfahrungsgemäss nicht mehr als 15 Minuten.
Abbildung 1: Konvulsive Synkope: repetitive epileptische Sharp-Waves (s. Pfeile) nach Asystolie (s. EKG, unterer Kanal) und hierdurch bedingter zerebraler Ischämie; klinisch dabei bilateral-symmetrische generalisierte Myoklonien für zirka 3 Sekunden.
Situationen wie Blutentnahmen, Zahnarzt- oder Spitalbesuchen zu vergleichbaren synkopalen Ereignissen gekommen – ein anschauliches Beispiel dafür, dass auch eine eigentlich nichtinvasive Ausschlussdiagnostik mit einer Beeinträchtigung eines Patienten einhergehen kann. Sekundäre, echte, oft längerdauernde epileptische Anfälle nach synkopalen Ereignissen werden als «reflex anoxic seizures» bezeichnet; sie treten sehr selten bei Kleinkindern nach Affektkrämpfen auf; beschrieben sind einige Kinder (z.T. mit geistigen Entwicklungsstörungen), die solche Attacken durch ein Valsalva-Manöver provozieren konnten. Die Tabelle 1 fasst Gemeinsamkeiten und Unterschiede epileptischer Anfälle und synkopaler Attacken zusammen. Hilfreich können die folgenden anamnestischen Hinweise sein: • Epileptische Anfälle werden in der Regel nicht
durch starke emotionale Reize (z.B. Schmerz, Wut, Schreck) oder körperliche Aktivität ausgelöst. • Die Familienanamnese ist bei vasovagalen Synkopen häufig positiv (es wird eine autosomal-dominante Vererbung mit unterschiedlicher Penetranz angenommen).
Helfen Laborwerte bei der Differenzialdiagnose?
Gibt es Laborwerte, die im Nachhinein eine zuverlässige Unterscheidung ermöglichen? Leider nein. Prolaktin bleibt für 4 bis 8 Stunden nach einem GrandMal erhöht nachweisbar (nach Partialanfällen oder Absencen gilt dies nicht). Allerdings ist die Bestimmung heikel, und falsch positiv erhöhte Werte kommen auch nach synkopalen Ereignissen vor. Somit kann man bei einem Normalwert lediglich davon ausgehen, dass es sich bei einem unklaren Ereignis nicht um einen epileptischen Anfall oder eine Synkope gehandelt hatte (sondern zum Beispiel um eine psychogene Episode). Die CK kann nach längerer exzessiver Muskeltätigkeit, aber auch nach einer sturzbedingten Muskelprellung leicht erhöht sein. Als laborchemische Basisdiagnostik – das sogenannte «Krampflabor» – nach einem ersten anfallsverdächtigen Ereignis empfiehlt sich die Bestimmung der Serumelektrolyte (v.a. zum Ausschluss einer Hyponatriämie und Hypokalzämie; bei Kleinkindern sollte auch einmalig Magnesium zum Ausschluss einer hereditären Resorptions- oder Verluststörung mitbestimmt werden) und der Glukose (die häufig stressbedingt leicht erhöht ist). Bei Luca war das «Krampflabor» normal, weitere Angaben über die Anfallsumstände liegen noch nicht vor – wie weiter? Würde eine EEG-Untersuchung zum nächstmöglichen Zeitpunkt weiterhelfen?
Tabelle 1:
Gemeinsamkeiten und Unterschiede von Grand-Mal-Anfällen und Synkopen
Grand-Mal-Anfall
Synkope
Trigger
Hautfarbe
Einnässen Zungenbiss tonische Phase klonische Phase
Reorientierung
Labor
FA
keine (evtl. Fotostimulation)
variabel (Zyanose, periorale Verfärbung) möglich möglich ausgeprägter ausgeprägt, bilateral symmetrisch längere Reorientierung, kürzerer Nachschlaf evtl. CK und Prolaktin bis zu 4 Stunden nach Anfall erhöht evtl. positiv
emotionaler Reiz, Schmerz, Orthostase, Husten, Miktion, Defäkation, Prodromi («Schwarzwerden»...) Blässe
möglich möglich kurzer Opisthotonus («unteres Mittelhirn») kurz, polytop, irregulär
rasch, dann Nachschlaf
falsch positive Prolaktinerhöhung möglich
oft positiv
Was sagt das EEG?
Das EEG zeigt in der Regel sowohl nach einem längerdauernden Anfall als auch nach einer längeren synkopal bedingten Bewusstlosigkeit eine als Allgemeinveränderung bezeichnete Verlangsamung der Hintergrundaktivität. «Epilepsie-typische Potenziale», die als charakteristische Graphoelemente eine entsprechende Anfallsdisposition signalisieren, finden sich je nach Patientenalter und Studie bei bis zu 5 bis 10 Prozent der Probanden einer Stichprobe. «Epilepsie beweisende Potenziale» treten im EEG eigentlich nur dann auf, wenn der Patient während der Untersuchung einen Anfall hat. Andererseits bleibt die Hirnstromkurve auch bei Patienten mit manifester Epilepsie oftmals unauffällig. Spezifität und Sensitivität des EEG sind in dieser Akutsituation recht gering. Anders ist dies, wenn der Verdacht auf einen stattgehabten fokal sekundär generalisierten Grand-MalAnfall besteht und man im zeitnah durchgeführten EEG postiktale lateralisierte herdförmige Veränderungen
10 3/14
SCHWERPUNKT
sucht, die Zusatzinformationen über den möglichen Anfallsursprung liefern (so wie dies auch für eine postiktale passagere klinisch fassbare neurologische Herdsymptomatik gilt). Die wahrscheinlichste Differenzialdiagnose bei unserem Beispielpatienten ist die einer Synkope – bei der zwischen einer meist harmlosen neurokardiogenen Synkope, zum Beispiel aufgrund einer orthostatischen oder vasovagalen Ursache, und den potenziell bedrohlichen kardiogenen Synkopen aufgrund einer relevanten Herzrhythmusstörung oder akuten Ausflusstraktobstruktion unterschieden werden muss (Tabelle 2). Das Auftreten einer Synkope unter körperlicher Belastung beziehungweise eine positive Familienanamnese für kardiale arrhythmogene Ereignisse ist verdächtig auf das Vorliegen einer «malignen» Synkopen-Ursache – weswegen im Zweifelsfall unbedingt eine weitere kardiologische Abklärung erfolgen muss. Als Akutdiagnostik sollte deswegen bei einem ersten unklaren Ereignis im Verdachtsfall möglichst zeitnah ein EKG auf der Suche nach einer PQ- oder QT-ZeitVeränderung abgeleitet werden. Bei unserem Beispielspatienten treffen mittlerweile weitere anamnestische Angaben ein: Passanten berichten, dass Luca gestolpert, gestürzt und mit dem Kopf aufgeschlagen sei – und sein Vater berichtet, dass bei ihm selbst nach plötzlichen Schmerzereignissen mehrmals plötzliche Bewusstlosigkeiten aufgetreten sind. Lucas EKG zeigt normale PQ- und QT-Zeiten. Die Abgrenzung von einer Commotio cerebri ergibt sich aus dem Fehlen von Erbrechen und Übelkeit – was allerdings auch bei synkopalen Ereignissen nicht selten beobachtet wird. Es kann deswegen im Einzelfall nicht möglich sein, im Nachhinein zwischen einer Commotio und einer vasovagalen Synkope nach Schädelprellung zu unterscheiden.
Tabelle 2:
Ätiologie und unterschiedliches Vorgehen bei den wichtigsten Ursachen für Synkopen
«benigne» neurokardiogene Synkopen
«maligne» primär kardiogene Synkopen
Trigger Ursache
Schmerz, Schreck, Vertikalisation, unangenehme emotionale Reize, Arztbesuche ... vasovagaler Reflex mit Hyposystolie, orthostatische Dysregulation
Diagnostik
rein klinisch möglich evtl. kontentionelles EKG, Kipptisch-Untersuchung
körperliche Belastung, plötzliche Thoraxkontusion
bedrohliche, evtl. familiäre Herzrhythmusstörungen (z.B. Myokarditis, Long-QT-Syndrom, arrhythmogene Myokarddysplasie), Ausflussbahnobstruktion
EKG, Echokardiografie, Langzeit-EKG, Belastungs-EKG, Untersuchung von Familienangehörigen, Event Recorder, evtl. weitere invasive oder genetische Diagnostik
«Nur» eine Verdachtsdiagnose
In Lucas Fall wurde der Junge mit der Verdachtsdiagnose einer vasovagalen Synkope nach Schädelprellung nach Sturz in die weitere abwartende ambulante Beobachtung entlassen. Es handelt sich hierbei immer um eine Verdachtsdiagnose, die bei einem eventuellen neuen Ereignis erneut überprüft werden muss. Je nach dann vorliegenden Begleitumständen kann eine spezifische weitergehende Diagnostik (z.B. kardiologisch, elektroenzephalographisch o.a.) sekundär erforderlich werden. Eine unkritische komplette diagnostische «Abarbeitung» aller in Betracht kommenden Differenzialdiagnosen unklarer Synkopen ist nicht sinnvoll – man wird sich in den meisten Fällen darauf beschränken müssen, die relevantesten «malignen» Ursachen (kardial, epileptogen) soweit als möglich abgeklärt und mit höchstmöglicher Wahrscheinlichkeit ausgeschlossen zu haben. Dass dies leider im extrem seltenen Einzelfall nicht immer möglich sein kann, zeigt das folgende Beispiel: Bei einem 6-jährigen Mädchen kam es mehrfach zum Auftreten von Synkopen mit längerdauernden Bewusstlosigkeiten. In einem ersten EKG war die QTcZeit mit 440 msec nicht sicher verlängert, KontrollEKG, Echokardiografie, mehrere Langzeit-EKG sowie
Abbildung 2: EEG mit links zentrotemporalem Sharp-Wave-Fokus (s. Kreise) bei einem 6-jährigen Kind mit St. n. wiederholten unklaren Synkopen. QT-Zeit im EKG (unterer Kanal) nicht abgrenzbar.
die EKG-Abklärung aller erstgradigen Familienangehörigen blieben unauffällig. Ein kardialer Event-Rekorder für die Erfassung eines erneuten Ereignisses wurde abgegeben; in einem 6-monatigen Beobachtungszeitraum traten allerdings keine solche Attacken auf. In mehreren EEG fand sich fokale epilepsietypische Aktivität (Abbildung 2). Nach einer erneuten längerdauernden unklaren Bewusstlosigkeit entschied man sich unter dem Druck der besorgten Eltern zu einer probatorischen antikonvulsiven Medikation (mit Sultiam). Das Mädchen verstarb einige Wochen später akut aus dem Wachzustand heraus. Es hatte beim recht raschen Eintreffen des Notarztes eine Asystolie; Reanimationsmassnahmen blieben leider erfolglos.
Achtung Fehldiagnose: «therapieresistenter tonischer Anfall»!
Von epileptischen Anfällen streng unterschieden werden muss das Auftreten eines unteren Mittelhirn-
3/14
11
SCHWERPUNKT
Abbildung 3: Streck-/Streck-Synergismen bei akutem unterem Mittelhirnsyndrom dürfen nicht mit tonischen epileptischen Anfällen verwechselt werden!
syndroms mit Streck-/Streck-Synergismen von oberer
und unterer Extremität im Rahmen einer mesenze-
phalen Einklemmungssymptomatik (Dezerebrations-
starre, «decerebrate posturing», s. Abbildung 3). Bei
betroffenen Patienten besteht eine intrakranielle
Drucksteigerung, die sich zuvor mit Hirndruckzeichen
mit Kopfschmerzen, Erbrechen und Vigilanzabnahme
bemerkbar macht. Typische pädiatrische Ursachen
hierfür können sein:
• Obstruktionshydrozephalus (z.B. bei Tumor der hin-
teren Schädelgrube)
• akute Shuntinsuffizienz bei bekanntem Hydro-
zephalus
• akute intrakranielle Drucksteigerung bei Menin-
gitis/Enzephalitis
• interstitielles Hirnödem/Hirnabszess bei Hypona-
triämie (z.B. Wasserintoxikation)
In einem solchen Fall ist die notfallmässige bild-
gebende Diagnostik und Senkung des intrakraniellen
Drucks erforderlich; betroffene Patienten müssen
schnellstmöglich von einem Notfallteam zur Siche-
rung der Atemwege intubiert und zum CT geschickt
werden; dabei kann der erhöhte intrakranielle Druck
am raschesten durch eine Hyperventilation gesenkt
werden.
Bei der Akutbehandlung epileptischer Anfälle im
Säuglings- und Kleinkindesalter lauert nicht allzu
selten ein Fallstrick, der zu einer unnötigen Therapie-
Eskalation und Gefährdung führen kann und auf den
kaum in der Fachliteratur hingewiesen wird. Betroffen
sind Kinder im Alter von zirka 6 bis 36 Monaten, die
wegen eines (febrilen oder afebrilen) eindeutigen
epileptischen Anfalls notfallmässig mit ei-
nem Benzodiazepin (z.B. Diazepam rektal,
Midazolam parenteral durch ein Notfall-
Team) behandelt werden und bei denen es
hiernach zu einer generalisierten dystonen
Verspannung mit anhaltender Bewusstlo-
sigkeit kommt (Abbildung 4), die als para-
doxe extrapyramidale Reaktion auf das
Benzodiazepin angesehen werden kann.
Die anhaltende Streckspannung der Beine
mit Grosszehenextension (als «Spontan-
babinski» fehlinterpretierbar), die Reklina-
tionshaltung des Kopfes, der Opisthotonus
und eine Bulbusdeviation werden in der Not-
fallsituation gerne mit einem vermeintlich
anhaltenden tonischen Grand-Mal-Anfall
oder einer «Anfallsbereitschaft» verwech-
Abbildung 4: Generalisierte Dystonie bei einem 18-monatigen Kleinkind nach Fieberkrampf und Benzodiazepingabe – die nicht mit einem tonischen epileptischen Anfall verwechselt werden sollte.
selt und mit einer erneuten Benzodiazepindosis behandelt – was die Symptomatik aggraviert und zu einer Eskalationsspirale mit intraossärem Zugang, Gabe von atem-
depressiven Barbituraten oder Sedativa und Intensivtherapiepflichtigkeit führen kann. In solchen Fällen sollte vielmehr das spontane Abklingen der generalisierten Dystonie innerhalb der nächsten Minuten unter gesicherter Überwachung der Vitalparameter abgewartet werden.
Nichtepileptische dissoziative Anfälle
Zu guter Letzt soll noch auf die Gefahr hingewiesen werden, nichtepileptische dissoziative Anfälle mit echten Anfällen zu verwechseln. Solche (nicht ganz zutreffend manchmal als «psychogen» bezeichnete) Attacken treten häufig bei jugendlichen Patientinnen mit bekannter diagnostizierter Epilepsie und etablierter antikonvulsiver Medikation auf. Fälle, bei denen betroffene Patientinnen anhaltende anfallsähnliche Symptome produzieren, die zur parenteralen Behandlung wie bei einem Status epilepticus mit Intensivtherapiepflichtigkeit führen, sind beschrieben. Die folgenden Punkte können bei der Unterscheidung helfen: • Attacken meist in «medizinischen» Situationen • häufige «grosse» Anfälle ohne Verletzung/Morbidität • emotionaler «outburst» oder unerwartet rasche
Reorientierung nach einer Attacke • Sturz zu Boden, Augen geschlossen (!) • Widerstand gegen Versuch, Augenlider zu öffnen • keine Zyanose trotz längerer Dauer ( > 2 min) • alternierende asynchrone Bewegungen der Extre-
mitäten • Hin- und Herwerfen des Kopfes • Opisthotonus-Haltung (arc de cercle) • häufig Missbrauchsanamnese! Die geschilderten Beispiele unterstreichen die Bedeutung einer möglichst exakten Anamnese, klinischen Beobachtung und sorgfältigen Evaluation beim Management von anfallsverdächtigen Ereignissen, die vor einem «Über-das-Ziel-Hinausschiessen» bewahren können. Es sollte in der Akutsituation unbedingt vermieden werden, dass ein pädiatrischer Patient durch Komplikationen einer vermeintlich indizierten Notfallbehandlung einem grösseren Risiko als durch einen Anfall an sich ausgesetzt wird. Die Einordnung von stattgehabten paroxysmalen Ereignissen kann durch eine Video-Dokumentation und die Kenntnis der differenzialdiagnostisch in Betracht kommenden Episoden wesentlich erleichtert werden.
Korrespondenzadresse: Dr. med. Thomas Schmitt-Mechelke Leitender Arzt Neuropädiatrie Pädiatrische Klinik Kinderspital 6000 Luzern 16
Literatur beim Verfasser.
12 3/14