Transkript
SCHWERPUNKT
Fehlstellungen und Beinlängendifferenzen im Kindes- und Jugendalter
Die Behandlung von Fehlstellungen und Beinlängenunterschieden gehört zu den Hauptaufgaben des Kinderorthopäden. Aber nicht nur die richtige Wahl der Korrektur, sondern primär das Wissen über die physiologischen Grenzen und den zu erwartenden Spontanverlauf ist essenziell, um Überbehandlungen zu vermeiden.
Von Hannes Manner
Achsen und Torsionen – die spontane Entwicklung
Nach der Geburt, aber auch häufig gut objektivierbar unmittelbar nach Gehbeginn, zeigt sich typischerweise eine mehr oder weniger ausgeprägte Varusstellung der unteren Extremitäten. Genaue Deformitätenanalysen haben gezeigt, dass aber weniger eine eigentliche Fehlstellung des Kniegelenks, sondern vielmehr eine langstreckige Varusstellung des Unterschenkels den Eindruck einer O-Bein-Fehlstellung erzeugt. Im zweiten Lebensjahr begradigen sich üblicherweise die Beinachsen, und in der Folge entsteht ein Genu valgum von etwa 10 Grad, welches sich innerhalb der ersten Lebensdekade wiederum ausgleicht (Abbildung 1). Das heisst, die normale Entwicklung der Beinachsen endet mit einer geraden Beinachse vor der Pubertät. Die Torsionsverhältnisse unterliegen ebenfalls einer typischen Entwicklung während des Wachstums. Die tibiale Torsion erhöht sich sukzessive während der ersten 6 bis 7 Lebensjahre. Während sich in den ersten Lebensjahren eine mehr oder weniger starke
Abbildung 1: Die «normale» Entwicklung der Achsen bei einem Jungen in den ersten drei Lebensjahren. Bei Gehbeginn zeigte sich ein deutliches Genu varum, im Alter von 2 Jahren ein Genu rectum, welches dann wiederum in ein Genu valgum überging.
Tibiainnenkreiselung zeigt, die auch initial den Eindruck einer Varusstellung der Unterschenkel verstärken kann, so erhöht sie sich spontan bis zu einem Normwert von etwa 20 bis 30 Grad. Damit ergibt sich normalerweise ein Fussöffnungswinkel von etwa 5 bis 10 Grad gegenüber der Kniegelenksbewegungsachse. Die femorale Antetorsion (Nach-vorne-Drehung des Schenkelhalses gegenüber der Schaftachse) liegt üblicherweise mit etwa 30 Grad initial erhöht vor und reduziert sich bis in die Pubertät hinein spontan auf einen Wert von etwa 15 Grad.
Pathologische Achsenentwicklung
Liegt nach Geburt und im Weiteren nach Gehbeginn eine sehr ausgeprägte und möglicherweise zunehmende Varusstellung der unteren Extremitäten vor, so ist diese zumindest kurzfristig beobachtungswürdig und teilweise auch weiter abzuklären. Vor allem dann, wenn sich die Varusfehlstellung verstärkt, anstatt sich spontan zu reduzieren, sollte an einen infantilen Morbus Blount (eine Osteonekrose der medialen proximalen Tibiaepiphysenfuge) gedacht und auch eine Rachitis ausgeschlossen werden. In den meisten Fällen handelt es sich aber selbst bei grotesken Genua vara im Kleinkindesalter um benigne Verläufe, die rein beobachtungswürdig sind. Hier ist eine gute Beratung der Eltern gefragt, ein guter Tipp ist eine regelmässige Fotodokumentation, um den Verlauf beurteilen zu können. Das sich typischerweise im Kindergartenalter entwickelnde Genu valgum wird typischerweise durch eine zeitgleich vorliegende erhöhte femorale Antetorsion mit konsekutivem «kneeing in» (auch Kniebohrergang genannt) klinisch verstärkt und führt zu häufiger Besorgnis der Eltern. Auch hier sind meistens lediglich Beobachtung und gute Beratung gefragt. Wenn eine Varusfehlstellung und – viel häufiger – eine Valgusfehlstellung nach dem 10. Lebensjahr per-
24 2/12
SCHWERPUNKT
Abbildung 2: In Bauchlage, bei gestrecktem Hüftgelenk wird die Innendrehfähigkeit der Hüfte und die femorale Antetorsion getestet. In diesem Fall zeigt sich eine beidseitige linksbetont erhöhte femorale Antetorsion.
Abbildung 3: Die tibiale Torsion wird ebenfalls in Bauchlage bei neutralisierten Kniegelenken getestet. Links zeigt sich eine erhöhte tibiale Innentorsion, rechts eine pathologisch erhöhte tibiale Aussentorsion. Der normale Fussöffnungswinkel liegt bei etwa 15 Grad.
Abbildung 4: Das klinische Bild eines «torsional malalignement». Die Unterschenkelaussentorsion ist pathologisch erhöht. Um einen neutralen Fussöffnungswinkel im Gehen zu erreichen, muss aus der Hüfte nach innen gedreht werden, was wiederum zu einem «Schielen» der Kniescheiben nach innen führt (Bild rechts). Bei gerader Einstellung der Kniegelenksachsen offenbart sich die erhöhte tibiale Aussentorsion. In diesem Fall besteht auch eine erhöhte femorale Antetorsion.
sistiert, so entspricht dies nicht dem normalen Verlauf und ist abklärungs- und allenfalls auch therapiebedürftig. Wir begrüssen in dieser Situation, wenn wir als Kinderorthopäden eine Standortbestimmung je nach Alter und Entwicklungszustand mit oder ohne Röntgen durchführen dürfen, um vor allem den Zeitkorridor der Wachstumslenkung nicht zu verpassen. Unsere Hauptaufgabe bei der Behandlung von frontalen Achsenfehlstellungen sehen wir darin, Spätschäden, und in diesen Fällen frühzeitige Arthrosen, vor allem des Kniegelenks, nach Möglichkeit zu verhindern.
Pathologische Torsionen
Die Abgrenzung zwischen physiologischen und pathologischen Befunden ist bei den Torsionen weitaus diffiziler. Während bei den frontalen Achsfehlstellungen klare Grenzen wissenschaftlich untermauert sind, kann dies von den Torsionsfehlern nicht vergleichbar gesagt werden. Wir wissen heute, dass die femorale Antetorsion, ausser in extremsten Fällen, keine Arthrose des Hüftgelenks bewirkt und nur selten korrigiert werden muss. In den seltenen Fällen einer persistierenden Antetorsion von mehr als 40 bis 50 Grad kurz vor oder bei Wachstumsabschluss kann es zu vorderen Knieschmerzen und funktionellen Einschränkungen aufgrund des häufig vergesellschafteten Einwärtsdre-
hens der Kniegelenke und Füsse (sogenanntes «kneeing in» und «toeing in») kommen (Abbildung 2). Von der femoralen Retroversion, also der verminderten Schenkelhalsdrehung, wissen wir heute, dass diese für das Hüftgelenk ungünstig ist und Früharthrosen bewirken kann. Schmerzen und eine Impingementsymptomatik im Hüftbereich sind Alarmzeichen, die eine weitere Abklärung erforderlich machen. Die tibialen Torsionsfehler sind einerseits schwerer zu diagnostizieren, andererseits werden sie nicht immer von jedem Kind und Jugendlichen beziehungsweise den Eltern gleichermassen problematisch empfunden. Eine verminderte tibiale Innentorsion (Abbildung 3) ist für einen männlichen Jugendlichen deutlich störender als für die weibliche Jugendliche. Die Frage nach einer eigentlichen Pathologie oder einer noch grenzwertigen Physiologie beantwortet sich für uns aus der Beteiligung des angrenzenden Kniegelenks oder einer konsekutiven Fehlbelastung des Fusses. Die persistierende tibiale Innentorsion ist generell wesentlich weniger bedeutend bezüglich funktioneller Einschränkungen als die pathologische tibiale Aussentorsion (Abbildung 3), da diese weitaus häufiger mit einer konsekutiven Fehlbelastung des Fusses und vor allem des femoropatellaren Gleitlagers behaftet ist. Das Gros der Patienten mit erhöhter tibialer Aussentorsion tendiert dazu, den Fuss trotz der tibialen Aussendrehung in Gehrichtung einzustellen und korrigiert daher kompensatorisch aus der Hüfte nach innen. Dies wiederum führt zu einem Nach-innenSchielen der Kniescheiben, überlastet nicht selten das femoropatelläre Gleitlager und kann zu langanhaltenden und therapieresistenten und in ihrer Ursache unterschätzten, vorderen Knieschmerzen führen. Diejenigen, welche im Gang einen ausgeprägt erhöhten Fussöffnungswinkel nach aussen zeigen, überlasten das untere und obere Sprungelenk, da beide Gelenke nicht korrekt in die physiologische Gehrichtung eingestellt sind. Eine Sonderform stellt das sogenannte «torsional malalignement» dar (Abbildung 4). Wir gehen davon aus, dass eine primär vorhandene tibiale Aussentorsion die spontane Reduktion der initial hohen femoralen Antetorsion verhindert. Wenn dieses Problem ausgeprägt vorliegt und sich frühzeitig ankündigt, tendieren wir dazu, die Torsion des Unterschenkels frühzeitig zu korrigieren, um eine normale Entwicklung der femoralen Antetorsion zu ermöglichen, um damit wiederum einen femoralen Korrektureingriff vermeiden zu können.
2/12
25
SCHWERPUNKT
Abbildung 5: Das klinische Bild einer angeborenen Reduktionsfehlbildung im Sinne eines Femurdefekts und einer Fibulahemimelie. Neben einer beträchtlichen Beinlängendifferenz zeigen sich eine Valgusfehlstellung des Beins und eine tibiale Innentorsion.
Ätiologie der Achsfehlstellungen und Torsionsfehler
In den allermeisten Fällen bestehen idiopathische Fehlstellungen. Diese treten sporadisch auf, nicht selten weisen andere Familienmitglieder einen ähnlichen Habitus auf. Weitaus seltener bestehen posttraumatische Fehlstellungen, wie zum Beispiel nach einer metaphysären Fraktur der proximalen Tibia, die zu einer Valgus- oder Varusfehlstellung führen können. Posttraumatische Torsionsfehler sehen wir meist nach konservativer Versorgung von Spiralbrüchen oder unzureichender Reposition. Angeborene Fehlbildungen, wie die Fibulahemimelie und der Femurdefekt (Abbildung 5), die in ihrem Ausprägungsgrad ein sehr buntes Bild zeigen, führen meistens neben einer ausgeprägten Beinlängendifferenz zu einem Genu valgum, einer femoralen Retroversion und einer tibialen Innentorsion. Manchmal ist das Krankheitsbild so milde ausgeprägt, dass nur die genaueste Untersuchung eine Verdachtsdiagnose erlaubt. Diverse Stoffwechselstörungen und Dysplasien können ebenfalls mit Achsfehlstellungen vergesellschaftet sein.
Klinische Untersuchung
Die Untersuchung bei einem Verdacht auf einen Achsen- oder Torsionsfehler beginnt immer mit einer genauen Begutachtung des Gangbildes. Eine verstärkte Varusachse führt selten zu eigentlichen funktionellen Einschränkungen, erweckt aber häufig den Eindruck einer zeitgleich erhöhten tibialen Aussentorsion. Je stärker ein Genu valgum (Abbildung 6) ausgeprägt ist, umso ausgeprägter sind funktionelle Einschränkungen, da die Kniegelenksinnenseiten beim Gehen aneinanderreiben und der Patient konsekutiv entweder ein breitspurigeres Gangbild einnimmt oder eine Zirkumduktion der Kniegelenke durchführen muss. Sowohl eine tibiale Innentorsionsfehlstellung als auch eine ausgeprägte femorale Antetorsion führen üblicherweise zum Einwärtsgang (toeing in), und sie können eine erhöhte Stolperneigung bewirken. Insbesondere die Kombination aus beiden Drehstellungen führt vor allem bei jüngeren Kindern zu einem ausgeprägten Innendrehgangbild, das sowohl ein «kneeing in» als auch ein «toeing in» beinhaltet. Die alleinige tibiale Innentorsion führt meist lediglich zu einem «toeing in». Die tibiale Aussentorsionsfehlstellung kann sowohl ein alleiniges «toeing out» (erhöhter Fussöffnungswinkel beim Gehen) mit sich bringen oder auch mit einer kompensatorischen Innendrehung im Hüftgelenk beantwortet sein, was dann bei geradem Fussöffnungswinkel zu einem simultanen «kneeing in» führt. Dieses Bild zeigt sich auch bei dem oben schon angesprochenen «torsional malalignement» (Abbildung 4), wobei hier sowohl eine erhöhte femorale Anteversion als auch eine pathologische tibiale Aussentorsion als knöcherne Fehlstellungen vorliegen. Achsfehlstellungen in der Frontalebene lassen sich eigentlich nur klinisch umschreiben. Der oft beschriebene Interkondylarabstand beim Genu varum und der Intermalleolarabstand beim Genu valgum ist ein Anhaltspunkt, lässt aber eine Diagnose noch nicht zu. Insbesondere eine ausgeprägte Weichteilpolsterung
an der Medialseite der Oberschenkel kann ein Genu valgum vortäuschen. Etwas genauer ist die klinische Vermessung der mechanischen Achse des Beines, wobei eine Schnur ausgehend etwas medialseitig der Spina iliaca anterior superior am Becken zur Mitte des Sprunggelenks gespannt und dann begutachtet wird, ob sie medial, lateral oder durch die Mitte des Kniegelenks verläuft. Die Torsionsverhältnisse werden am liegenden Patienten bestimmt. In Rückenlage wird die Innen- und Aussenrotationsfähigkeit bei 90 Grad gebeugter Hüfte getestet und diese Messung in Bauchlage bei gestreckter Hüfte ebenfalls überprüft. In Bauchlage lässt sich die femorale Antetorsion bestimmen (Abbildung 2), indem der Trochanter getastet und bestimmt wird, in welcher Innendrehstellung des Beines er am prominentesten an der Femuraussenseite zum Vorschein kommt. Die Innendrehung entspricht dann anhaltsmässig der femoralen Anteversion. Eine in Bauchlage aufgehobene Innendrehfähigkeit entspricht einem Hinweis auf eine femorale Retroversion. Die tibiale Torsion wird ebenfalls in Bauchlage bei neutral eingestellten Kniegelenken getestet (Abbildung 3). Hierbei ist es wichtig, dass der Fuss im oberen Sprunggelenk rechtwinklig eingestellt wird, um das obere Sprunggelenk in seiner Drehfähigkeit zu blockieren, sodass es zu keiner Fehlmessung kommen kann.
Bildgebung
Wenn der Verdacht auf eine Achsfehlstellung in der Frontalebene besteht und sich aus einer radiologischen Bildgebung eine therapeutische Konsequenz ergeben würde, führen wir eine standardisierte Ganzbeinstandaufnahme durch. Diese Aufnahme ist nur verwertbar, wenn sie mit korrekt in der ap-Projektion eingestellten Kniegelenken durchgeführt wird. Anhand der Röntgenaufnahmen führen wir dann eine Deformitätenanalyse nach Paley et al. durch und können anhand der sich ergebenden Winkel erkennen, wo sich die Deformität befindet und damit auch in welcher Lokalisation die Korrektur durchgeführt werden muss. Eine alleinige Kniegelenksaufnahme hat keine Aussagekraft und sollte dem Patienten erspart werden. Rotationsfehler lassen sich vom geübten Untersucher sehr genau anhand der Untersuchung bestimmen. Bei unklaren oder grenzwertigen Befunden, insbesonders im femoralen Bereich, kann eine Rotations-CTAufnahme notwendig sein.
Wann muss therapiert werden?
Zunächst ist abzuklären, ob tatsächlich ein Behandlungsbedarf besteht. Dieser ergibt sich nie aus kosmetischen Gründen, sondern nur aus ausgeprägten funktionellen Problemen und aus einer die Früharthrose bewirkenden Stellung der Extremität. Dies bedeutet, dass bei Achsenfehlstellungen in der Frontalebene eine Überlastung eines Kniegelenkkompartimentes entsteht, wenn die mechanische Achse zu weit medial (bei Genu varum) und – viel häufiger – zu weit lateral (Genu valgum) verläuft. Bei Torsionsfehlern sind vor allem funktionelle Störungen prognostisch ungünstig sowie arthrosebe-
26 2/12
SCHWERPUNKT A
B
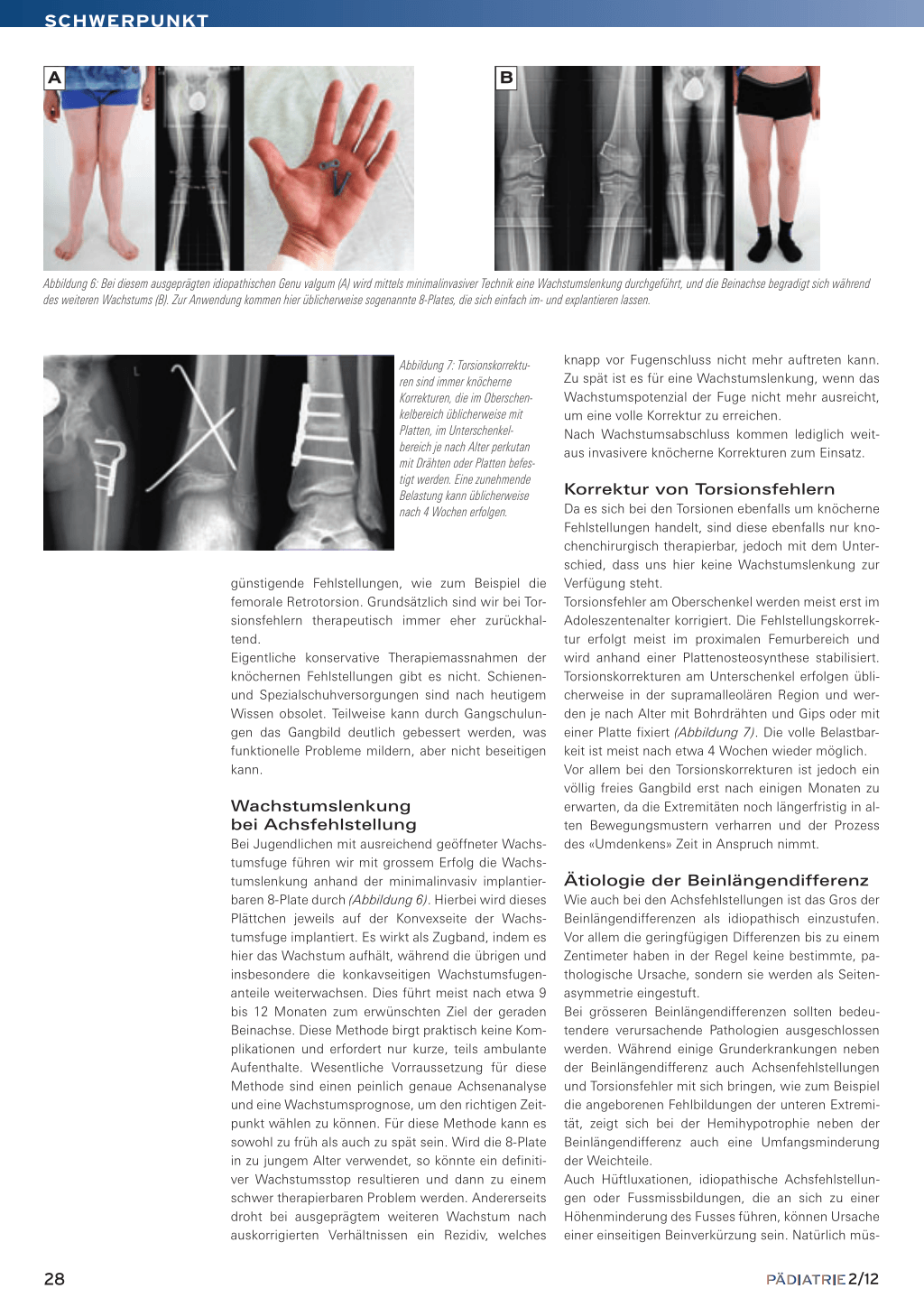
Abbildung 6: Bei diesem ausgeprägten idiopathischen Genu valgum (A) wird mittels minimalinvasiver Technik eine Wachstumslenkung durchgeführt, und die Beinachse begradigt sich während des weiteren Wachstums (B). Zur Anwendung kommen hier üblicherweise sogenannte 8-Plates, die sich einfach im- und explantieren lassen.
Abbildung 7: Torsionskorrekturen sind immer knöcherne Korrekturen, die im Oberschenkelbereich üblicherweise mit Platten, im Unterschenkelbereich je nach Alter perkutan mit Drähten oder Platten befestigt werden. Eine zunehmende Belastung kann üblicherweise nach 4 Wochen erfolgen.
günstigende Fehlstellungen, wie zum Beispiel die femorale Retrotorsion. Grundsätzlich sind wir bei Torsionsfehlern therapeutisch immer eher zurückhaltend. Eigentliche konservative Therapiemassnahmen der knöchernen Fehlstellungen gibt es nicht. Schienenund Spezialschuhversorgungen sind nach heutigem Wissen obsolet. Teilweise kann durch Gangschulungen das Gangbild deutlich gebessert werden, was funktionelle Probleme mildern, aber nicht beseitigen kann.
Wachstumslenkung bei Achsfehlstellung
Bei Jugendlichen mit ausreichend geöffneter Wachstumsfuge führen wir mit grossem Erfolg die Wachstumslenkung anhand der minimalinvasiv implantierbaren 8-Plate durch (Abbildung 6). Hierbei wird dieses Plättchen jeweils auf der Konvexseite der Wachstumsfuge implantiert. Es wirkt als Zugband, indem es hier das Wachstum aufhält, während die übrigen und insbesondere die konkavseitigen Wachstumsfugenanteile weiterwachsen. Dies führt meist nach etwa 9 bis 12 Monaten zum erwünschten Ziel der geraden Beinachse. Diese Methode birgt praktisch keine Komplikationen und erfordert nur kurze, teils ambulante Aufenthalte. Wesentliche Vorraussetzung für diese Methode sind einen peinlich genaue Achsenanalyse und eine Wachstumsprognose, um den richtigen Zeitpunkt wählen zu können. Für diese Methode kann es sowohl zu früh als auch zu spät sein. Wird die 8-Plate in zu jungem Alter verwendet, so könnte ein definitiver Wachstumsstop resultieren und dann zu einem schwer therapierbaren Problem werden. Andererseits droht bei ausgeprägtem weiteren Wachstum nach auskorrigierten Verhältnissen ein Rezidiv, welches
knapp vor Fugenschluss nicht mehr auftreten kann. Zu spät ist es für eine Wachstumslenkung, wenn das Wachstumspotenzial der Fuge nicht mehr ausreicht, um eine volle Korrektur zu erreichen. Nach Wachstumsabschluss kommen lediglich weitaus invasivere knöcherne Korrekturen zum Einsatz.
Korrektur von Torsionsfehlern
Da es sich bei den Torsionen ebenfalls um knöcherne Fehlstellungen handelt, sind diese ebenfalls nur knochenchirurgisch therapierbar, jedoch mit dem Unterschied, dass uns hier keine Wachstumslenkung zur Verfügung steht. Torsionsfehler am Oberschenkel werden meist erst im Adoleszentenalter korrigiert. Die Fehlstellungskorrektur erfolgt meist im proximalen Femurbereich und wird anhand einer Plattenosteosynthese stabilisiert. Torsionskorrekturen am Unterschenkel erfolgen üblicherweise in der supramalleolären Region und werden je nach Alter mit Bohrdrähten und Gips oder mit einer Platte fixiert (Abbildung 7). Die volle Belastbarkeit ist meist nach etwa 4 Wochen wieder möglich. Vor allem bei den Torsionskorrekturen ist jedoch ein völlig freies Gangbild erst nach einigen Monaten zu erwarten, da die Extremitäten noch längerfristig in alten Bewegungsmustern verharren und der Prozess des «Umdenkens» Zeit in Anspruch nimmt.
Ätiologie der Beinlängendifferenz
Wie auch bei den Achsfehlstellungen ist das Gros der Beinlängendifferenzen als idiopathisch einzustufen. Vor allem die geringfügigen Differenzen bis zu einem Zentimeter haben in der Regel keine bestimmte, pathologische Ursache, sondern sie werden als Seitenasymmetrie eingestuft. Bei grösseren Beinlängendifferenzen sollten bedeutendere verursachende Pathologien ausgeschlossen werden. Während einige Grunderkrankungen neben der Beinlängendifferenz auch Achsenfehlstellungen und Torsionsfehler mit sich bringen, wie zum Beispiel die angeborenen Fehlbildungen der unteren Extremität, zeigt sich bei der Hemihypotrophie neben der Beinlängendifferenz auch eine Umfangsminderung der Weichteile. Auch Hüftluxationen, idiopathische Achsfehlstellungen oder Fussmissbildungen, die an sich zu einer Höhenminderung des Fusses führen, können Ursache einer einseitigen Beinverkürzung sein. Natürlich müs-
28 2/12
SCHWERPUNKT
sen auch posttraumatische Ursachen (Fugenschäden, Knochenverlust oder Mehrwachstum durch eine Fraktur) als Ursache abgeklärt werden. Davon abzugrenzen sind eigentliche Hemihypertrophien, die zu einer Beinverlängerung führen, wie diese bei Gefässanomalien (z.B. Klippel-Trénaunay-WeberSyndrom, Beckwith-Wiedemann-Syndrom usw.) vorkommen. Von den oben genannten reellen Beinlängendifferenzen sind funktionelle Differenzen aufgrund einer Gelenkskontraktur abzugrenzen.
Bedeutung der Beinlängendifferenz
Eine Beinlängendifferenz führt je nach Ausmass in den meisten Fällen zu einem Beckenschiefstand und darüber hinaus zu einem Schiefstand des Kreuzbeins und damit der Basis der Wirbelsäule. Umso verständlicher ist es also, dass Beinlängendifferenzen eine sekundäre Skoliosierung bewirken können, die wiederum die Gesamtstatik des Körpers beeinflussen und frühzeitige Probleme im Bereich der Wirbelsäule verursachen können. Eine nicht ausgeglichene Beinlängendifferenz kann über den sekundären Schiefstand des Beckens die Überdachung des Hüftkopfes auf der zu langen Seite nachhaltig beeinflussen. Je schiefer das Becken steht, umso schlechter wird die Überdachung unter Vollbelastung, und dies muss ebenfalls als präarthrotische Deformität bezeichnet werden.
Ab welcher Differenz muss man behandeln?
Idiopathische Differenzen von bis zu einem Zentimeter werden allgemein als Seitenasymmetrie eingestuft und bedürfen üblicherweise keiner Therapie, da Kompensationsmechanismen bereits frühzeitig zum Zuge gekommen sind. Eine posttraumatische Differenz von über einem Zentimeter kann hingegen bereits Probleme und vor allem Wirbelsäulenbeschwerden verursachen; sie sollte in diesen Fällen ausgeglichen werden. Bei Beinlängendifferenzen von über 1 bis 1,5 cm jedweder Ursache sehen wir grundsätzlich die Indikation für einen zumindest partiellen Ausgleich. Für Beinlängendifferenzen über 2 cm werden operative Massnahmen in Erwägung gezogen, um dem Betroffenen einen lebenslangen Beinlängenausgleich zu ersparen, der im Alltag häufig (mehrere Paar Schuhe im Jahr, Barfussgehen im Sommer etc.) nur unzureichend durchgehend getragen werden kann.
Diagnostik
Die klinische Untersuchung kann bereits sehr genau einen Hinweis auf das ungefähre Ausmass geben. Das Gangbild zeigt typischerweise ein sogenanntes Verkürzungshinken, und unter Vollbelastung beider Beine zeigt sich ein Beckenschiefstand, der anhand von Zentimetern oder Querfingern angegeben wird. Im nächsten Schritt wird mit Brettchenunterlagen die Beinlängendifferenz angeglichen, bis ein Beckengeradstand erreicht ist und die Wirbelsäule im Vorneigetest keine sekundäre Skoliosierung mehr zeigt (Abbildung 8). Zur genaueren Diagnostik kann ein
Beckenröntgen im Stehen erfolgen, wel-
ches mit dem klinisch geschätzten Aus-
gleich durchgeführt wird.
Nun kennt man die Gesamtlängendiffe-
renz, hat aber noch nicht lokalisiert, wo
die Differenz liegt. Die klinische Unter-
suchung (segmentale Untersuchung in
Rückenlage) gibt hier weiteren Auf-
schluss. Die Beine werden angewinkelt
und die Fersen exakt parallel auf die Un-
terlage aufgesetzt. Jetzt lässt sich diffe-
renzieren, ob die Differenz im Oberschen-
kel- oder Unterschenkel-Fuss-Bereich
liegt. Wenn nötig, kann mit einer Orthora-
diografie beider Beine die Längendifferenz segmental vermessen werden, die Fusshöhendifferenz wird rückschliessend über die Gesamtdifferenz berechnet.
Abbildung 8: Die klinische Schätzung der Beinlängendifferenz erfolgen mit Brettchenunterlage, bis das Becken horizontal steht. Anschliessend erfolgt eine segmentale Messung und meist eine radiologische
Präoperative Planung
Diagnostik, insbesondere dann, wenn chirurgische Massnahmen geplant werden.
Nach exakter Ursachenforschung, Dia-
gnostik und Bestimmung der Lokalisation der Bein-
längendifferenz erfolgt bei noch offenen Fugen die
prospektive Bestimmung der Differenz zum Zeitpunkt
des Wachstumsabschlusses. Dies lässt sich anhand
der Tabellen von Green und Anderson oder der Multi-
plier-Methode von Paley einfach bewerkstelligen.
Grundvoraussetzung zur richtigen Einschätzung ist
die Bestimmung des Knochenalters anhand eines
Röntgenbilds der linken Hand und des Knochenatlas
von Greulich und Pyle.
Chirurgische Therapie
Es gilt, die effizienteste und gleichzeitig für den Patienten schonendste Methode zu wählen. Wie auch bei den Achsenfehlstellungen präferieren wir Methoden, die minimalinvasiv an den Wachstumsfugen vorgenommen werden können. Hierbei wird die Wachstumsfuge am betroffenen Segment – meist distale Femurfuge und proximale Tibiafuge – temporär mit Blountklammern oder definitiv mit einer Canalebohrung gebremst (Abbildung 9). Dies führt während des weiteren Wachstums zu einem Ausgleich der Längendifferenz. Ab einer Differenz von 3 cm kann auch die Indikation zu akut verkürzenden Massnahmen oder beinverlängernden Massnahmen gestellt werden. Da es sich bei der Beinverlängerung um komplexe Eingriffe handelt, die viel Erfahrung erfordern, sollten diese nur an einem kinderorthopädischen Zentrum durchgeführt werden, das über entsprechendes Know-how verfügt.
Abbildung 9: Methoden zur Wachstumsbremsung bei Beinlängendifferenzen. Sowohl die etwas genauere Methode der temporären Epiphyseodese mit Blountklammern als auch die definitive Fugenverschliessung mittels minimalinvasiver Bohrung kommen zum Einsatz.
2/12
29
SCHWERPUNKT
das ideale Implantat. Es ist unsere Aufgabe, die korrekte Wahl zu treffen, um mit dieser Behandlung ein lebenslang wirksames Ergebnis zu erzielen.
Abbildung 10: Aufwändige Mehretagen-Beinverlängerung und Achsenkorrektur bei einer angeborenen Fehlbildung. Zum Einsatz kommt ein Software-assistierter Taylor-Spatial-Frame-Ringfixateur, mit dem genaueste Korrekturen möglich sind.
Wir führen die Verlängerungen je nach Möglichkeit anhand von inneren Verfahren (Marknagel) oder äusseren Verfahren (Software-assistierter Taylor Spatial Frame) durch. Dieser kommt vor allem dann zum Einsatz, wenn neben der eigentlichen Beinlängendifferenz mehrdimensionale Fehlstellungen vorliegen (Abbildung 10). Bei der Beinverlängerung wird die sogenannte Frakturkallusbildung genutzt, um den Knochen sukzessive 1 mm pro Tag zu distrahieren. Nach Erreichen des Beinlängenausgleiches muss der distrahierte Knochen konsolidieren. Dieser Prozess dauert mehrere Monate, man rechnet mit 30 bis 40 Tagen pro Zentimeter Verlängerung. Leider können die internen Verlängerungsverfahren anhand eines Marknagels erst am Ende der Pubertät eingesetzt werde, da eine Implantation nicht ohne Verletzung der Wachstumsfugen durchgeführt werden kann. Bei zu frühem Einsatz dieser Methode droht die Komplikation einer definitiven Fugenschädigung, die das Behandlungsergebnis nachhaltig beeinflussen kann. Im Endeffekt gibt es für jedes vorliegende Problem
Fazit für die Praxis
• Im Kleinkindesalter sind Achsfehlstellungen, Xoder O-Beine, in der Regel nicht behandlungsbedürftig. Ihr Verlauf sollte aber beobachtet werden (Fotos!).
• Wenn eine Varus- oder Valgusfehlstellung nach dem 10. Lebensjahr persistiert, so entspricht dies nicht dem normalen Verlauf. Sie ist abklärungs- und allenfalls auch therapiebedürftig.
• Bei allen Achsen- oder Torsionsfehlstellungen ist zunächst abzuklären, ob tatsächlich ein Behandlungsbedarf besteht.
• Dieser ergibt sich aus ausgeprägten funktionellen Problemen und aus einer die Früharthrose bewirkenden Stellungen der Extremität.
• Konservative Therapiemassnahmen der knöchernen Fehlstellungen gibt es nicht. Schienen- und Spezialschuhversorgungen sind nach heutigem Wissen obsolet.
• Eine Beinlängendifferenz bis zu 1 cm wird als Seitenasymmetrie eingestuft und bedarf üblicherweise keiner Therapie.
• Bei Beinlängendifferenzen von über 1 bis 1,5 cm jedweder Ursache sehen wir grundsätzlich die Indikation für einen zumindest partiellen Ausgleich, ab einer Differenz über 2 cm werden operative Massnahmen in Erwägung gezogen.
Korrespondenzadresse: Dr. med. Hannes Manner Leitender Oberarzt Kinder- und Jugendorthopädie Schulthess Klinik Lengghalde 2, 8008 Zürich E-Mail: hannes.manner@kws.ch
30 2/12