Transkript
SCHWERPUNKT
Schwangerschaft und Geburt im fortgeschrittenen Alter
Mütterliche und kindliche Risiken
Immer mehr Frauen verschieben ihre Schwangerschaft in die vierte und fünfte Lebensdekade. Damit einhergehende pränatale und geburtshilfliche Risiken stellen besondere Anforderungen an die Beratung und Betreuung durch die behandelnden Ärzte.
STEFANIE PELIKAN, MARKUS HODEL
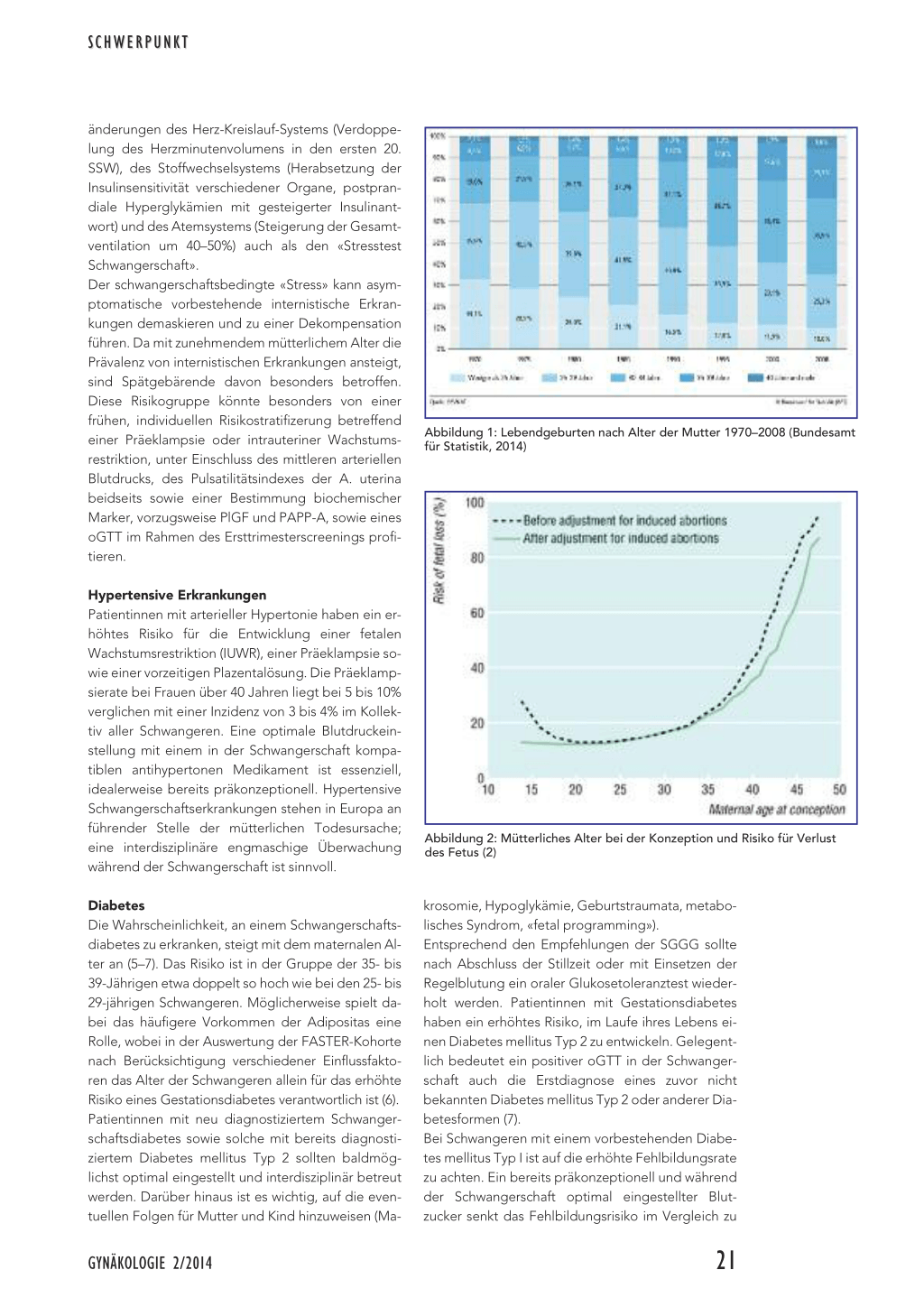
In den letzten 40 Jahren hat sich im Rahmen des soziokulturellen Wandels auch die Einstellung der Frauen zum optimalen Zeitpunkt für eine Schwangerschaft geändert. Gründe für diese Verschiebung sind der Abschluss einer höher qualifizierten Ausbildung, die Etablierung im Berufsleben, Kinderwunsch in einer späteren Partnerschaft, aber auch Therapien mittels assistierter Reproduktionsmedizin nach lange unerfülltem Kinderwunsch. Lag 1971 in der Schweiz das Durchschnittsalter der Mutter bei einer Geburt bei 27,7 Jahren, so stieg dies 2012 bis auf 31,5 Jahre an. 1970 wurden 851 Kinder von 40-jährigen Müttern geboren, 2012 waren es schon 1810. Gleichzeitig sank die totale Geburtenzahl von 99 216 auf 82 164. 2008 wurden bereits 28,8% aller Kinder von Müttern über 35 Jahre geboren (1) (Abbildung 1). Stellt der Geburtenrückgang vor allem eine demografische Herausforderung dar, so bringt das fortgeschrittene maternale Alter zum Zeitpunkt der Schwangerschaft zahlreiche medizinische Probleme für Mutter und Kind mit sich.
Risiken und Probleme der Frühschwangerschaft
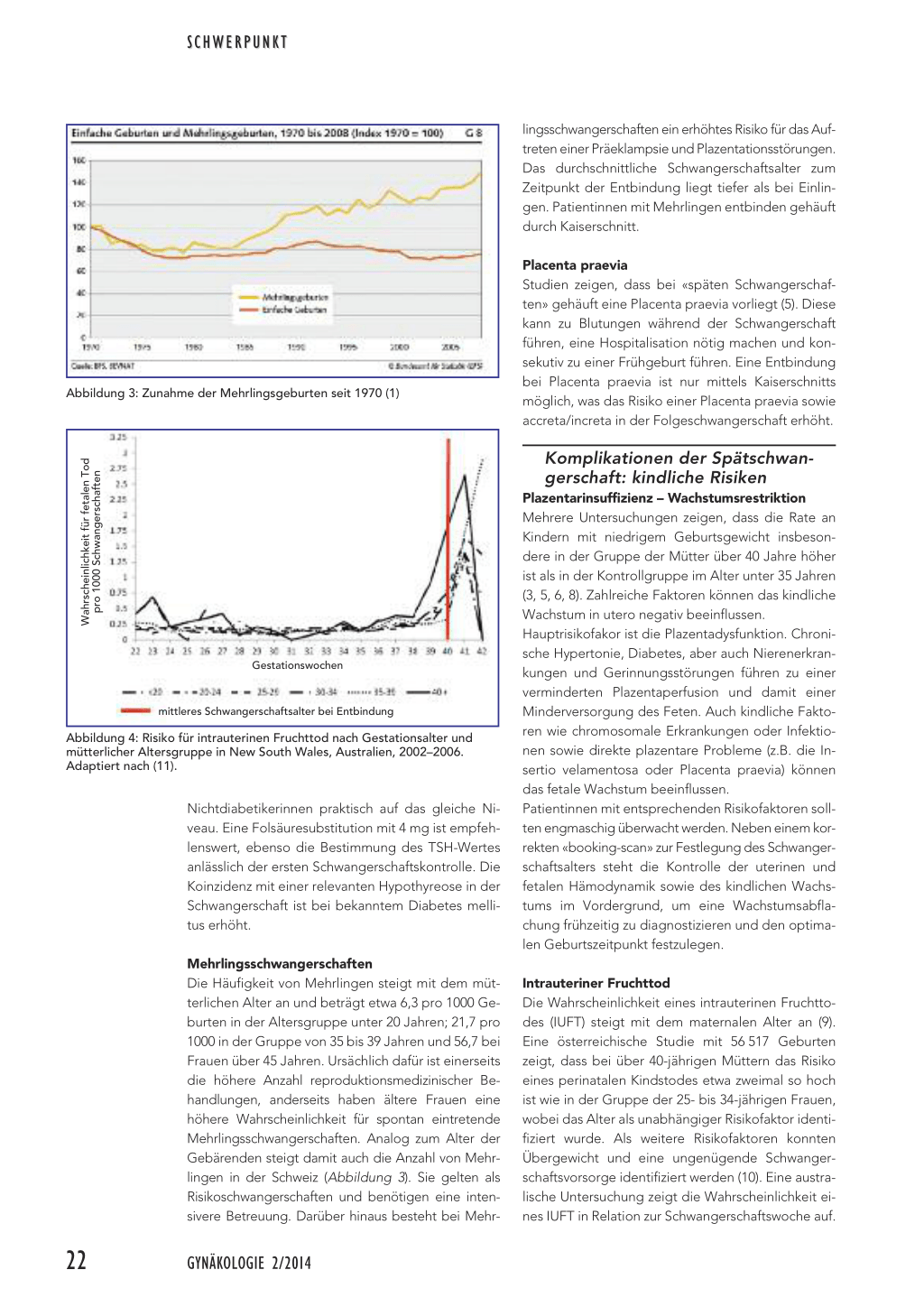
Fehlgeburt, Extrauteringravidität, Trophoblasttumoren, Erbsubstanzstörungen Allgemein bekannt ist die Tatsache, dass das Risiko für eine Fehlgeburt mit dem mütterlichen Alter ansteigt (2) (Abbildung 2). Ursächlich dafür sind die abnehmende Eizellqualität sowie eine höhere Rate an Erbsubstanzstörungen. So erwartet eine von rund 900 Frauen im Alter von 30 Jahren ein Kind mit einem Down-Syndrom. Mit 40 Jahren betrifft es eine von rund 100 Frauen (zum Zeitpunkt der Geburt).
Mithilfe zusätzlicher Untersuchungen wie der Messung der Nackenfalte, Bestimmung von β-HCG und PAPP-A im maternalen Serum sowie einer frühen, sonografischen Feindiagnostik können Paare heute besser über das individuelle Risiko für eine chromosomale Erkrankung bei ihrem Kind beraten werden. Weniger bekannt ist, dass Frauen mit «späten Schwangerschaften» zusätzlich ein erhöhtes Risiko für das Auftreten von Extrauteringraviditäten haben (2), mitbedingt durch die höhere Wahrscheinlichkeit eines tubaren Faktors sowie gegebenenfalls den Einsatz der assistierten Reproduktion. Das erhöhte mütterliche Alter bei einer Schwangerschaft ist ebenfalls ein wichtiger Risikofaktor für Throphoblasttumoren; dies gilt vor allem für die komplette Mole, in geringerem Masse aber auch für die Partialmole (3). Ab dem 40. Altersjahr besteht ein 10fach erhöhtes Risiko für eine molare Erkrankung. Bei schwangeren Frauen über 50 Jahre ist das Risiko gegenüber einer 20 bis 25 Jahre alten Schwangeren um das 200-Fache erhöht.
Probleme in der Spätschwangerschaft: «Stresstest Schwangerschaft»
Ein erhöhtes mütterliches Alter ist ein unabhängiger Risikofaktor für das Auftreten von Präeklampsie, Schwangerschaftsdiabetes, Placenta praevia, niedrigem Geburtsgewicht sowie einer Schnittentbindung (4). Interessant ist, dass das Risiko für einen komplizierten Schwangerschaftsverlauf bei der älteren Mehrgebärenden höher ist als bei der späten Erstgebärenden. Die Schwangerschaft ist primär ein physiologischer Zustand, der allerdings mit einer starken Belastung aller Organsysteme der Schwangeren assoziiert ist. Verschiedene Autoren bezeichnen die massiven Ver-
20 GYNÄKOLOGIE 2/2014
SCHWERPUNKT
änderungen des Herz-Kreislauf-Systems (Verdoppelung des Herzminutenvolumens in den ersten 20. SSW), des Stoffwechselsystems (Herabsetzung der Insulinsensitivität verschiedener Organe, postprandiale Hyperglykämien mit gesteigerter Insulinantwort) und des Atemsystems (Steigerung der Gesamtventilation um 40–50%) auch als den «Stresstest Schwangerschaft». Der schwangerschaftsbedingte «Stress» kann asymptomatische vorbestehende internistische Erkrankungen demaskieren und zu einer Dekompensation führen. Da mit zunehmendem mütterlichem Alter die Prävalenz von internistischen Erkrankungen ansteigt, sind Spätgebärende davon besonders betroffen. Diese Risikogruppe könnte besonders von einer frühen, individuellen Risikostratifizerung betreffend einer Präeklampsie oder intrauteriner Wachstumsrestriktion, unter Einschluss des mittleren arteriellen Blutdrucks, des Pulsatilitätsindexes der A. uterina beidseits sowie einer Bestimmung biochemischer Marker, vorzugsweise PlGF und PAPP-A, sowie eines oGTT im Rahmen des Ersttrimesterscreenings profitieren.
Abbildung 1: Lebendgeburten nach Alter der Mutter 1970–2008 (Bundesamt für Statistik, 2014)
Hypertensive Erkrankungen Patientinnen mit arterieller Hypertonie haben ein erhöhtes Risiko für die Entwicklung einer fetalen Wachstumsrestriktion (IUWR), einer Präeklampsie sowie einer vorzeitigen Plazentalösung. Die Präeklampsierate bei Frauen über 40 Jahren liegt bei 5 bis 10% verglichen mit einer Inzidenz von 3 bis 4% im Kollektiv aller Schwangeren. Eine optimale Blutdruckeinstellung mit einem in der Schwangerschaft kompatiblen antihypertonen Medikament ist essenziell, idealerweise bereits präkonzeptionell. Hypertensive Schwangerschaftserkrankungen stehen in Europa an führender Stelle der mütterlichen Todesursache; eine interdisziplinäre engmaschige Überwachung während der Schwangerschaft ist sinnvoll.
Abbildung 2: Mütterliches Alter bei der Konzeption und Risiko für Verlust des Fetus (2)
Diabetes Die Wahrscheinlichkeit, an einem Schwangerschaftsdiabetes zu erkranken, steigt mit dem maternalen Alter an (5–7). Das Risiko ist in der Gruppe der 35- bis 39-Jährigen etwa doppelt so hoch wie bei den 25- bis 29-jährigen Schwangeren. Möglicherweise spielt dabei das häufigere Vorkommen der Adipositas eine Rolle, wobei in der Auswertung der FASTER-Kohorte nach Berücksichtigung verschiedener Einflussfaktoren das Alter der Schwangeren allein für das erhöhte Risiko eines Gestationsdiabetes verantwortlich ist (6). Patientinnen mit neu diagnostiziertem Schwangerschaftsdiabetes sowie solche mit bereits diagnostiziertem Diabetes mellitus Typ 2 sollten baldmöglichst optimal eingestellt und interdisziplinär betreut werden. Darüber hinaus ist es wichtig, auf die eventuellen Folgen für Mutter und Kind hinzuweisen (Ma-
krosomie, Hypoglykämie, Geburtstraumata, metabolisches Syndrom, «fetal programming»). Entsprechend den Empfehlungen der SGGG sollte nach Abschluss der Stillzeit oder mit Einsetzen der Regelblutung ein oraler Glukosetoleranztest wiederholt werden. Patientinnen mit Gestationsdiabetes haben ein erhöhtes Risiko, im Laufe ihres Lebens einen Diabetes mellitus Typ 2 zu entwickeln. Gelegentlich bedeutet ein positiver oGTT in der Schwangerschaft auch die Erstdiagnose eines zuvor nicht bekannten Diabetes mellitus Typ 2 oder anderer Diabetesformen (7). Bei Schwangeren mit einem vorbestehenden Diabetes mellitus Typ I ist auf die erhöhte Fehlbildungsrate zu achten. Ein bereits präkonzeptionell und während der Schwangerschaft optimal eingestellter Blutzucker senkt das Fehlbildungsrisiko im Vergleich zu
GYNÄKOLOGIE 2/2014
21
SCHWERPUNKT
lingsschwangerschaften ein erhöhtes Risiko für das Auftreten einer Präeklampsie und Plazentationsstörungen. Das durchschnittliche Schwangerschaftsalter zum Zeitpunkt der Entbindung liegt tiefer als bei Einlingen. Patientinnen mit Mehrlingen entbinden gehäuft durch Kaiserschnitt.
Abbildung 3: Zunahme der Mehrlingsgeburten seit 1970 (1)
Placenta praevia Studien zeigen, dass bei «späten Schwangerschaften» gehäuft eine Placenta praevia vorliegt (5). Diese kann zu Blutungen während der Schwangerschaft führen, eine Hospitalisation nötig machen und konsekutiv zu einer Frühgeburt führen. Eine Entbindung bei Placenta praevia ist nur mittels Kaiserschnitts möglich, was das Risiko einer Placenta praevia sowie accreta/increta in der Folgeschwangerschaft erhöht.
Wahrscheinlichkeit für fetalen Tod pro 1000 Schwangerschaften
Gestationswochen
mittleres Schwangerschaftsalter bei Entbindung
Abbildung 4: Risiko für intrauterinen Fruchttod nach Gestationsalter und mütterlicher Altersgruppe in New South Wales, Australien, 2002–2006. Adaptiert nach (11).
Nichtdiabetikerinnen praktisch auf das gleiche Niveau. Eine Folsäuresubstitution mit 4 mg ist empfehlenswert, ebenso die Bestimmung des TSH-Wertes anlässlich der ersten Schwangerschaftskontrolle. Die Koinzidenz mit einer relevanten Hypothyreose in der Schwangerschaft ist bei bekanntem Diabetes mellitus erhöht.
Mehrlingsschwangerschaften Die Häufigkeit von Mehrlingen steigt mit dem mütterlichen Alter an und beträgt etwa 6,3 pro 1000 Geburten in der Altersgruppe unter 20 Jahren; 21,7 pro 1000 in der Gruppe von 35 bis 39 Jahren und 56,7 bei Frauen über 45 Jahren. Ursächlich dafür ist einerseits die höhere Anzahl reproduktionsmedizinischer Behandlungen, anderseits haben ältere Frauen eine höhere Wahrscheinlichkeit für spontan eintretende Mehrlingsschwangerschaften. Analog zum Alter der Gebärenden steigt damit auch die Anzahl von Mehrlingen in der Schweiz (Abbildung 3). Sie gelten als Risikoschwangerschaften und benötigen eine intensivere Betreuung. Darüber hinaus besteht bei Mehr-
Komplikationen der Spätschwangerschaft: kindliche Risiken
Plazentarinsuffizienz – Wachstumsrestriktion Mehrere Untersuchungen zeigen, dass die Rate an Kindern mit niedrigem Geburtsgewicht insbesondere in der Gruppe der Mütter über 40 Jahre höher ist als in der Kontrollgruppe im Alter unter 35 Jahren (3, 5, 6, 8). Zahlreiche Faktoren können das kindliche Wachstum in utero negativ beeinflussen. Hauptrisikofakor ist die Plazentadysfunktion. Chronische Hypertonie, Diabetes, aber auch Nierenerkrankungen und Gerinnungsstörungen führen zu einer verminderten Plazentaperfusion und damit einer Minderversorgung des Feten. Auch kindliche Faktoren wie chromosomale Erkrankungen oder Infektionen sowie direkte plazentare Probleme (z.B. die Insertio velamentosa oder Placenta praevia) können das fetale Wachstum beeinflussen. Patientinnen mit entsprechenden Risikofaktoren sollten engmaschig überwacht werden. Neben einem korrekten «booking-scan» zur Festlegung des Schwangerschaftsalters steht die Kontrolle der uterinen und fetalen Hämodynamik sowie des kindlichen Wachstums im Vordergrund, um eine Wachstumsabflachung frühzeitig zu diagnostizieren und den optimalen Geburtszeitpunkt festzulegen.
Intrauteriner Fruchttod Die Wahrscheinlichkeit eines intrauterinen Fruchttodes (IUFT) steigt mit dem maternalen Alter an (9). Eine österreichische Studie mit 56 517 Geburten zeigt, dass bei über 40-jährigen Müttern das Risiko eines perinatalen Kindstodes etwa zweimal so hoch ist wie in der Gruppe der 25- bis 34-jährigen Frauen, wobei das Alter als unabhängiger Risikofaktor identifiziert wurde. Als weitere Risikofaktoren konnten Übergewicht und eine ungenügende Schwangerschaftsvorsorge identifiziert werden (10). Eine australische Untersuchung zeigt die Wahrscheinlichkeit eines IUFT in Relation zur Schwangerschaftswoche auf.
22 GYNÄKOLOGIE 2/2014
SCHWERPUNKT
höht. Blutprodukte werden bei älteren Gebärenden signifikant häufiger benötigt als bei jüngeren. Dies ist bei der Planung des Geburtortes zu berücksichtigen. Zusätzlich trägt das erhöhte oder zumindest das vom Geburtshelfer antizipierte Risiko für intrapartale fetale Komplikationen bei Spätgebärenden zu einer erhöhten Interventionsrate bei.
Abbildung 5: Kaiserschnittrate nach Alter der Mutter 2004 (1)
Dabei scheint bei Frauen über 40 Jahren das Risiko eines peripartalen Fruchttodes bereits am Geburtstermin deutlich anzusteigen. Sie empfehlen deshalb die Geburtseinleitung am Entbindungstermin und fordern die Durchführung weiterer Untersuchungen zu diesem Thema (11) (Abbildung 4). Eine Multizenterstudie des National Institute for Health Research (NIHR) mit dem Titel «Induction of labour versus expectant management for women over 35 years» wird noch bis Juli 2014 laufen und diesbezüglich eventuell neue Erkenntnisse bringen.
Frühgeburt Frauen mit 35 Jahren und älter haben ein um 20 bis 40% höheres Risiko für eine Frühgeburt als Jüngere. Tough und Kollegen fanden heraus, dass selbst nach Berücksichtigung von altersunabhängigen Einflussfaktoren (wie Rauchen, niedriges Einkommen, beruflicher Stress während der Schwangerschaft) das fortgeschrittene mütterliche Alter ein erhöhtes Risiko für eine Frühgeburt darstellt (12).
Geburt Seit Jahren steigt die Rate der Kaiserschnittentbindungen an. Dabei zeigt sich in Untersuchungen der grösste statistische Unterschied zwischen «älteren Schwangeren» und der jüngeren Kontrollgruppe (3–5, 7) (Abbildung 5). Werdende Mütter über 35 Jahre haben ein zweifach höheres Risiko, mit einer Sectio caesarea zu entbinden. Die Rate an vaginal-operativen Geburten wie auch die Anzahl an Sectiones bei Frauen über 40 Jahren steigt auf 50% im Vergleich zu 30% bei den unter 30-Jährigen in der Schweiz. Gründe hierfür sind die erhöhte Wahrscheinlichkeit für das Vorliegen einer Placenta praevia sowie einer Beckenendlage, eine oftmals notwendige, in der Folge aber frustrane Geburtseinleitung aus maternaler und fetaler Indikation (13). Bei Spätgebärenden werden gehäuft protrahierte Geburtsverläufe beobachtet, was auf eine schlechtere Kontraktilität des Myometriums zurückgeführt wird (14). Zudem ist das Atonierisiko postpartal er-
Zusammenfassung
Das erhöhte maternale Alter ist ein unabhängiger Ri-
sikofaktor für das Auftreten von maternalen und feta-
len Komplikationen im Verlauf einer Schwanger-
schaft.
Die meisten Mütter im fortgeschrittenen Lebensalter
erleben aber eine komplikationslose Schwanger-
schaft mit Geburt eines gesunden Kindes. Damit die-
ses Ziel erreicht wird, ist es wichtig, bereits präkon-
zeptionell bestehende internistische Erkrankungen
und andere Risikofaktoren (Übergewicht, Rauchen)
zu erkennen und diese konsequent interdisziplinär zu
behandeln. Eine Änderung des «Lifestyles» (ver-
mehrte Bewegung und Gewichtsreduktion sowie
eine optimale medikamentöse Therapie vor und
während der Schwangerschaft) senkt das Risiko für
Schwangerschaftskomplikationen.
Eine intensivierte individuelle Schwangerschaftsbe-
treuung ist nötig, um Risiken frühzeitig zu erkennen
und präventiv anzugehen (ggf. mit Gabe von ASS
100 mg) und Komplikationen zeitgerecht zu behan-
deln.
Eine ehrliche und empathische Aufklärung der
Frauen im reproduktionsfähigen Alter über ihr indivi-
duelles Risiko einer Schwangerschaft mit fortge-
schrittenem Alter ist sinnvoll. Gleichzeitig muss es
uns als Gesellschaft in Zukunft noch wichtiger wer-
den, jungen Eltern die Fortführung ihrer Ausbildung
und Karriereplanung auch mit Kindern zu ermögli-
chen.
I
Stefanie Pelikan (Korrespondenzadresse) Neue Frauenklinik Luzerner Kantonsspital 6000 Luzern 16 E-Mail: stefanie.pelikan@luks.ch
Dr. med. Markus Hodel Neue Frauenklinik Luzerner Kantonsspital 6000 Luzern 16
Interessenkonflikte in Zusammenhang mit diesem Artikel: keine.
Quellen: 1. Bundesamt für Statistik (BfS) 2014. 2. Nybo Andersen AM et al.: Maternal age and fetal loss: population based register linkage study. BMJ 2000; 320: 1708–12. 3. Sebire NJ et al.: Risk of partial and complete hydatidiform molar pregnancy in relation to maternal age. BJOG 2002; 109(1): 99–102.
24 GYNÄKOLOGIE 2/2014
SCHWERPUNKT
4. Khalil A et al.: Maternal age and adverse pregnancy outcome: a cohort study Ultrasound Obstet Gynecol 2013; 42: 634–43. 5. Ludford I et al.: Pregnancy outcomes for nulliparous women of advanced maternal age in South Australia, 1998-2008. Australian and New Zealand J Obstet & Gynecol 2012; 52: 253–41. 6. Cleary-Goldman J et al.: FASTER Consortium. Impact of maternal age on obstetric outcome. Obstet Gynecol 2005; 105: 983–90. 7. Boulvain M et al.: Expertenbrief der SGGG No 37: Screening des Gestationsdiabetes. 8. Jolly M, Sebire N et al.: The risks associated with pregnancy in women aged 35 years and older. Human Reproduction 2000; 15: 2433–37. 9. Flenady V et al.: Major risk factors for stillbirth in high-income countries: a systematic review and meta-analysis. Lancet 2011; 377: 1331–40. 10. Mutz-Dehbalaie I et al.: Perinatal Mortality and Advanced Maternal Age. Gynecol Obstet Invest 2014; 77(1): 50–57. 11. Tough et al: Delayed childbearing and its impact on population rate changes in lower birth weight, multiple birth, and preterm delicery. Pediatrics 2002 Mar; 109 (3): 399–403. 12. Gordon et al.: Risk factors for antepartum stillbirth and the influence of maternal age in New South Wales Australia: A population based study. BMC Pregnancy and Childbirth 2013; 13: 12. 13. Jeffrey F et al.: Maternal Age: an independent risk factor for cesarean delivery. Obstet Gynecol 1993; 81: 200–05. 14. Rosenthal AN, Paterson-Brown S.: Is there an incremental rise in the risk of obstetric intervention with increasing maternal age? Br J Obstet Gynecol 1998 Oct(10): 1064–69.
Merkpunkte
I Präkonzeptionelles Erkennen von vorbestehenden internistischen Erkrankungen ermöglichen eine adäquate Therapie vor und während der Schwangerschaft.
I Die Risiken für EUG und Trophoblasterkrankungen sind erhöht.
I Eine individuelle Risikostratifizierung von hypertensiven Schwangerschaftserkrankungen und IUWR anlässlich des ersten Screenings ermöglicht die Identifikation von Hochrisikoschwangeren und damit die präventive Einnahme von Aspirin 100 mg ab der 12. Schwangerschaftswoche (SSW).
I Die grosszügige Durchführung eines oGTT anlässlich des ersten Screenings ist bei Schwangeren über 40 Jahre empfehlenswert, bei > 45-Jährigen zwingend.
I Engmaschigere Schwangerschaftskontrollen von Spätgebärenden sind indiziert, um Komplikationen frühzeitig zu erkennen.
I Die Einleitung ab vollendeter 40. SSW scheint aufgrund des erhöhten Risikos eines IUFT bei Schwangeren ab 40 Jahren sinnvoll.
I Uterine Dysfunktionen, protrahierte Geburtsverläufe und die Gabe von Blutprodukten sind erhöht.
I Eine ehrliche und empathische Aufklärung der Frauen im reproduktionsfähigen Alter über die individuellen Risiken einer Schwangerschaft in fortgeschrittenem Alter hat präventives Potenzial.