Transkript
Gastroösophagealer Reflux und Säurehemmung
Aktuelle Optionen und Management in der Praxis
FORTBILDUNG
Beschwerden im Zusammenhang mit pathologisch
gesteigertem gastroösophagealem Reflux beziehungs-
weise erhöhter Sensibilität für Säureexposition sind
weitverbreitet und repräsentieren einen bedeutenden
Anteil der Symptome, welche zur ärztlichen Konsulta-
tion führen. Nicht zuletzt aus ökonomischen Gründen
gilt es daher, zusammen mit dem Patienten die indi-
viduelle Vorgehensweise hinsichtlich Diagnostik und
Therapie festzulegen. Während zur Diagnosestellung
vor allem die Endoskopie zum Einsatz kommt und
therapeutisch in erster Linie Säureblocker Verwen-
dung finden, wurden in letzter Zeit verstärkt
Anstrengungen zur Entwicklung von Alternativen
unternommen.
JÜRGEN M. GSCHOSSMANN, A L E X A N D E R S E N D E N S KY, M A N F R E D E SS I G
Gemäss epidemiologischen Erhebungen hat in den letzten Jahren die Prävalenz sowohl des gastroösophagealen Refluxes wie auch der gastroösophagealen Refluxerkrankung deutlich zugenommen (1). Dies geht einher mit der Beobachtung, dass von Patienten als Beweggrund für die Konsultation angegebene Beschwerden oft suggestiv für das Vorliegen einer säureassoziierten Erkrankung sind. Während die diesbezüglichen pathophysiologischen Mechanismen komplexer Natur sind und die medizinische Literatur auf eine multifaktorielle Genese der «typischen» Refluxbeschwerden hindeutet, ist die aktuelle Therapie primär auf eine effektive Säuresuppression fokussiert. Leider kann mit den standardmässig eingesetzten Medikamenten nicht bei allen Patienten gleichermassen eine
vollständige Beschwerdefreiheit bewirkt werden, sodass sich auch im Jahr 2008 die Frage nach alternativen beziehungsweise weiterführenden Therapieoptionen stellt. Ziel der aktuellen Übersichtsarbeit soll deshalb sein, neben einem kurzen Überblick über den aktuellen Stand der Erkenntnisse zu Pathogenese und Diagnostik des gastroösophagealen Refluxes die verschiedenen momentan zur Verfügung stehenden Therapieoptionen darzustellen und in diesem Zusammenhang auch einen Blick in die mögliche Zukunft zu werfen.
Pathogenese des gastroösophagealen Refluxes Eine zentrale Rolle bei der Pathogenese des gastroösophagealen Refluxes spielt das Versagen der physiologischen AntiReflux-Barriere im Bereich des gastroösophagealen Übergangs. Neben der transienten Relaxation des unteren Ösophagussphinkters (transient lower esophageal sphincter relaxation = TLESR) ist hierbei der gastroösophageale Druckgradient von Bedeutung. Ausser der Menge der gastralen Säuresekretion und der Zusammensetzung der nach proximal strömenden Flüssigkeit scheinen verschiedene weitere Faktoren, wie nur eingeschränkt wirksame endogene Reinigungsmechanismen des Ösophagus, mukosale Schutzmechanismen der ösophagealen Schleimhaut, aber auch Alterationen des autonomen Nervensystems mitbeteiligt zu sein. Die Frage, inwieweit Motilitätsstörungen des tubulären Ösophagus hierbei Ursache oder eher Folge der übermässigen Säureexposition des Ösophagus sind, wird unterschiedlich beantwortet. Ebenso kontrovers diskutiert wird die Frage der Bedeutung einer Infektion mit Helicobacter pylori.
Merksätze
■ Zwischen dem Beschwerdegrad und dem Ausmass des Säurerefluxes besteht keine zwingende Korrelation.
■ Neben erosiven Formen der Refluxerkrankung gibt es nichterosive Varianten, welche endoskopisch mit einem makroskopischen Normalbefund einhergehen.
■ Für den Zeitpunkt einer endoskopischen Untersuchung gibt es keine allgemeingültigen Richtlinien.
ARS MEDICI 21 ■ 2008 947
FORTBILDUNG
Tabelle 1: Auswahl möglicher Symptome der gastroösophagealen Refluxerkrankung
ösophageal ■ retrosternales Brennen ■ retrosternale Schmerzen ■ retrosternales Engegefühl ■ saures Aufstossen ■ Nausea
supra-/extraösophageal ■ Husten, vor allem morgens ■ Halskratzen ■ Heiserkeit ■ Asthma/Atemnot ■ Tachykardie ■ Thoraxschmerzen
Tabelle 2: Entscheidungskriterien zum Zeitpunkt der Endoskopie
■ Gewichtsverlust ■ Nachtschweiss ■ Dysphagie ■ Odynophagie
■ Regurgitation ■ Blutungszeichen ■ Alter > 50 Jahre ■ PPI-resistente Symptome
Symptomatik Bezüglich der vom Patienten im Zusammenhang mit gastroösophagealem Reflux angegebenen Beschwerden ist zwischen «typischen» ösophagealen Symptomen und «atypischen», supra- beziehungsweise extraösophagealen Symptomen zu unterscheiden (Tabelle 1). Klassischerweise berichten Patienten bei Vorliegen eines gastroösophagealen Refluxes über brennende Sensationen retrosternal, oftmals verbunden mit Schmerzen. Auch saure Regurgitationen werden oftmals von betroffenen Patienten angegeben. Postuliert wird ein möglicher kausaler Zusammenhang zwischen Säurereflux und einer Vielzahl von Erkrankungen, welche klassischerweise auf den Gebieten der Hals-Nasen-Ohren-Heilkunde und Pulmologie angesiedelt sind (3). Während jedoch für ösophageale Beschwerden mittlerweile der Stellenwert des Säurerefluxes allgemein akzeptiert wird, finden sich für supraösophageale Effekte der Magensäure zurzeit noch unterschiedliche und sich teilweise widersprechende Studien, sodass diesbezüglich kein abschliessendes Urteil gesprochen werden kann. Hierzu gehören chronisch-rezidivierende Krankheitsbilder wie Laryngitiden ebenso wie Husten. Interessanterweise gilt aber unabhängig von der Lokalisation der potenziell mit dem Säurereflux assoziierten Beschwerden, dass zwischen dem Beschwerdegrad und dem Ausmass des Säurerefluxes keine zwingende Korrelation besteht. Hier scheinen Faktoren wie der maximale pH-Abfall, aber auch die zeitliche Länge und die proximale Ausdehnung des Säurerefluxes eine entscheidende Rolle zu spielen (4).
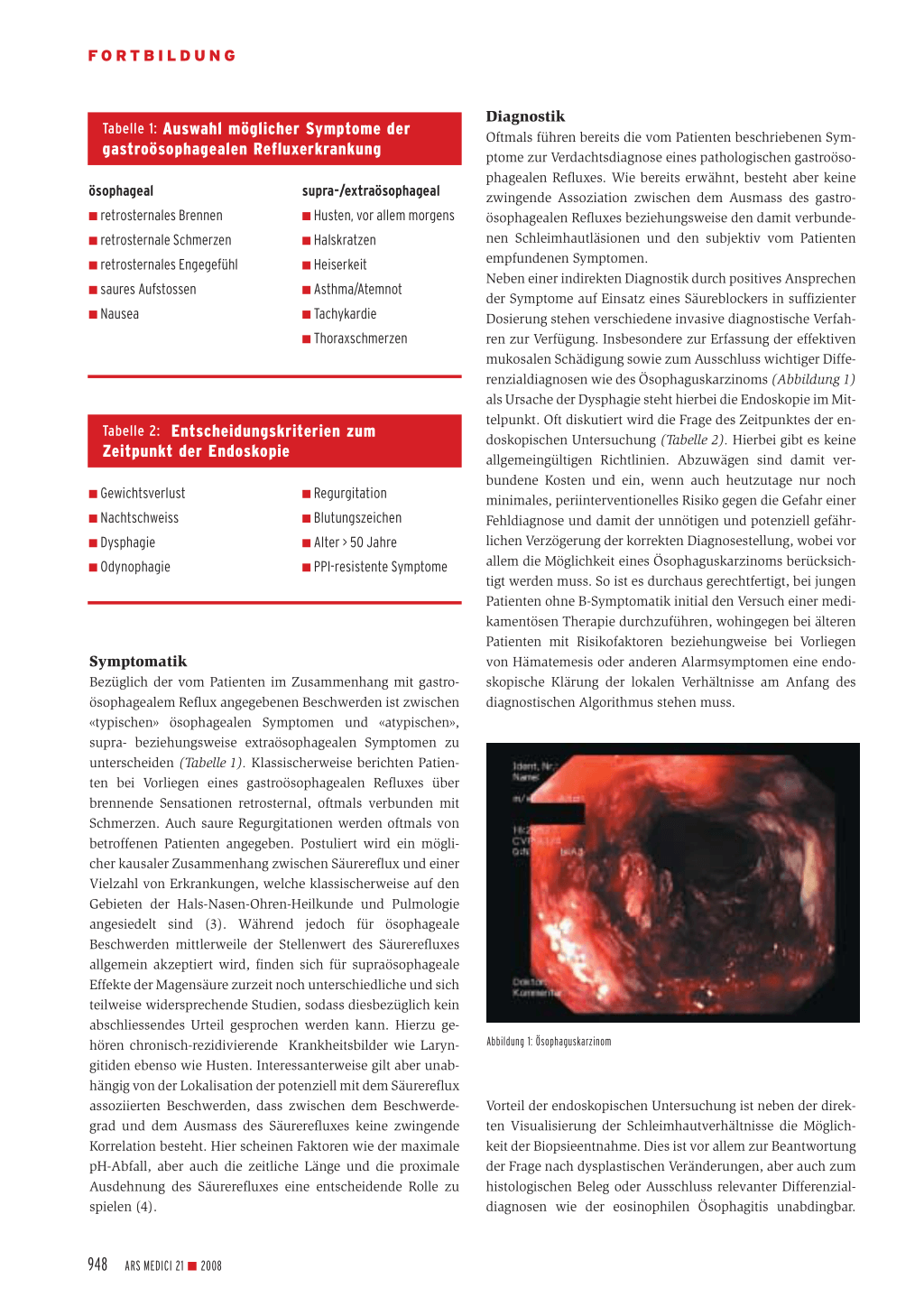
Diagnostik Oftmals führen bereits die vom Patienten beschriebenen Symptome zur Verdachtsdiagnose eines pathologischen gastroösophagealen Refluxes. Wie bereits erwähnt, besteht aber keine zwingende Assoziation zwischen dem Ausmass des gastroösophagealen Refluxes beziehungsweise den damit verbundenen Schleimhautläsionen und den subjektiv vom Patienten empfundenen Symptomen. Neben einer indirekten Diagnostik durch positives Ansprechen der Symptome auf Einsatz eines Säureblockers in suffizienter Dosierung stehen verschiedene invasive diagnostische Verfahren zur Verfügung. Insbesondere zur Erfassung der effektiven mukosalen Schädigung sowie zum Ausschluss wichtiger Differenzialdiagnosen wie des Ösophaguskarzinoms (Abbildung 1) als Ursache der Dysphagie steht hierbei die Endoskopie im Mittelpunkt. Oft diskutiert wird die Frage des Zeitpunktes der endoskopischen Untersuchung (Tabelle 2). Hierbei gibt es keine allgemeingültigen Richtlinien. Abzuwägen sind damit verbundene Kosten und ein, wenn auch heutzutage nur noch minimales, periinterventionelles Risiko gegen die Gefahr einer Fehldiagnose und damit der unnötigen und potenziell gefährlichen Verzögerung der korrekten Diagnosestellung, wobei vor allem die Möglichkeit eines Ösophaguskarzinoms berücksichtigt werden muss. So ist es durchaus gerechtfertigt, bei jungen Patienten ohne B-Symptomatik initial den Versuch einer medikamentösen Therapie durchzuführen, wohingegen bei älteren Patienten mit Risikofaktoren beziehungweise bei Vorliegen von Hämatemesis oder anderen Alarmsymptomen eine endoskopische Klärung der lokalen Verhältnisse am Anfang des diagnostischen Algorithmus stehen muss.
Abbildung 1: Ösophaguskarzinom
Vorteil der endoskopischen Untersuchung ist neben der direkten Visualisierung der Schleimhautverhältnisse die Möglichkeit der Biopsieentnahme. Dies ist vor allem zur Beantwortung der Frage nach dysplastischen Veränderungen, aber auch zum histologischen Beleg oder Ausschluss relevanter Differenzialdiagnosen wie der eosinophilen Ösophagitis unabdingbar.
948 ARS MEDICI 21 ■ 2008
GASTROÖSOPHAGEALER REFLUX UND SÄUREHEMMUNG
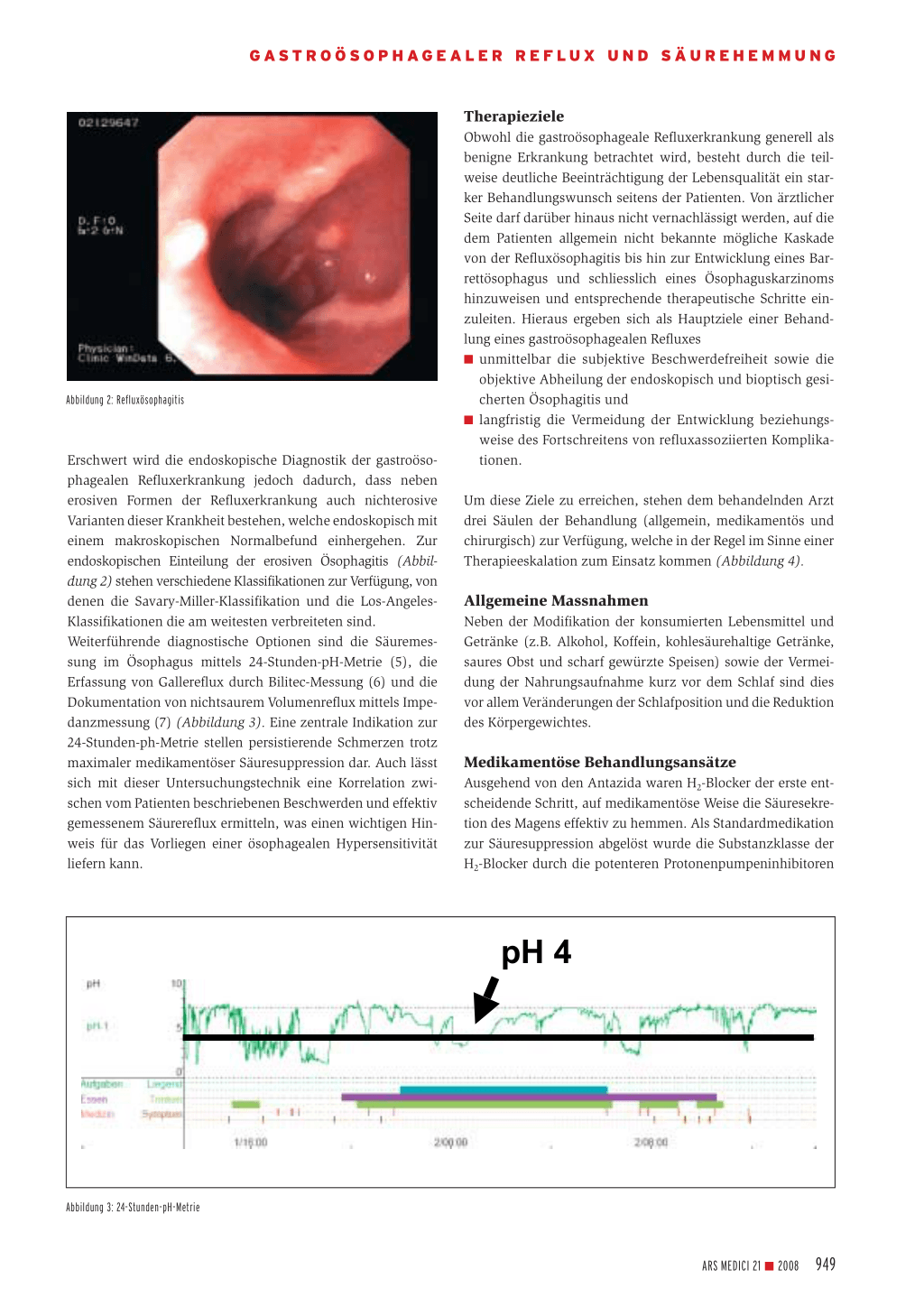
Abbildung 2: Refluxösophagitis
Erschwert wird die endoskopische Diagnostik der gastroösophagealen Refluxerkrankung jedoch dadurch, dass neben erosiven Formen der Refluxerkrankung auch nichterosive Varianten dieser Krankheit bestehen, welche endoskopisch mit einem makroskopischen Normalbefund einhergehen. Zur endoskopischen Einteilung der erosiven Ösophagitis (Abbildung 2) stehen verschiedene Klassifikationen zur Verfügung, von denen die Savary-Miller-Klassifikation und die Los-AngelesKlassifikationen die am weitesten verbreiteten sind. Weiterführende diagnostische Optionen sind die Säuremessung im Ösophagus mittels 24-Stunden-pH-Metrie (5), die Erfassung von Gallereflux durch Bilitec-Messung (6) und die Dokumentation von nichtsaurem Volumenreflux mittels Impedanzmessung (7) (Abbildung 3). Eine zentrale Indikation zur 24-Stunden-ph-Metrie stellen persistierende Schmerzen trotz maximaler medikamentöser Säuresuppression dar. Auch lässt sich mit dieser Untersuchungstechnik eine Korrelation zwischen vom Patienten beschriebenen Beschwerden und effektiv gemessenem Säurereflux ermitteln, was einen wichtigen Hinweis für das Vorliegen einer ösophagealen Hypersensitivität liefern kann.
Therapieziele Obwohl die gastroösophageale Refluxerkrankung generell als benigne Erkrankung betrachtet wird, besteht durch die teilweise deutliche Beeinträchtigung der Lebensqualität ein starker Behandlungswunsch seitens der Patienten. Von ärztlicher Seite darf darüber hinaus nicht vernachlässigt werden, auf die dem Patienten allgemein nicht bekannte mögliche Kaskade von der Refluxösophagitis bis hin zur Entwicklung eines Barrettösophagus und schliesslich eines Ösophaguskarzinoms hinzuweisen und entsprechende therapeutische Schritte einzuleiten. Hieraus ergeben sich als Hauptziele einer Behandlung eines gastroösophagealen Refluxes ■ unmittelbar die subjektive Beschwerdefreiheit sowie die
objektive Abheilung der endoskopisch und bioptisch gesicherten Ösophagitis und ■ langfristig die Vermeidung der Entwicklung beziehungsweise des Fortschreitens von refluxassoziierten Komplikationen.
Um diese Ziele zu erreichen, stehen dem behandelnden Arzt drei Säulen der Behandlung (allgemein, medikamentös und chirurgisch) zur Verfügung, welche in der Regel im Sinne einer Therapieeskalation zum Einsatz kommen (Abbildung 4).
Allgemeine Massnahmen Neben der Modifikation der konsumierten Lebensmittel und Getränke (z.B. Alkohol, Koffein, kohlesäurehaltige Getränke, saures Obst und scharf gewürzte Speisen) sowie der Vermeidung der Nahrungsaufnahme kurz vor dem Schlaf sind dies vor allem Veränderungen der Schlafposition und die Reduktion des Körpergewichtes.
Medikamentöse Behandlungsansätze Ausgehend von den Antazida waren H2-Blocker der erste entscheidende Schritt, auf medikamentöse Weise die Säuresekretion des Magens effektiv zu hemmen. Als Standardmedikation zur Säuresuppression abgelöst wurde die Substanzklasse der H2-Blocker durch die potenteren Protonenpumpeninhibitoren
pH 4
Abbildung 3: 24-Stunden-pH-Metrie
ARS MEDICI 21 ■ 2008 949
FORTBILDUNG
(PPI). Während H2-Blocker direkt die histaminvermittelte gastrale Säurepro-
Protonenpumpeninhibitor (PPI) Standdarddosis
Baclofen erfolgreich angegangen werden (10). Bei diesem Präparat handelt es sich um
duktion hemmen, blockieren PPI die
einen GABA-B-Rezeptoragonisten, welcher
H+/K+-ATPase und verhindern so eine Sekretion der Magensäure in das Magen-
PPI doppelte Standdarddosis
inhibitorisch auf die TLESR (transient lower esophageal sphincter relaxation) wirkt. Eine
lumen.
neue Wirkstoffgruppe zur Säuresuppres-
«Bottom-up» oder «top-down»? Nachdem in der Vergangenheit zwei gegen-
PPI doppelte Standarddosis plus
H2-Blocker/(Baclofen)
sion stellen kaliumkompetitive Säureblocker (P-CAB) dar, welche sich von den klassischen PPI durch einen reversiblen Bin-
sätzliche Behandlungsstrategien («bottom-
dungsmechanismus unterscheiden.
up» versus «top-down») formuliert worden
Antirefluxchirurgie
waren, setzte sich mittlerweile die letztere
Invasive Therapien
Variante des Top-down-Vorgehens durch.
Besonders für Patienten mit säureassoziier-
Während bei der Bottom-up-Methode PPI erst nach einer erfolglosen Umstellung der Lebensgewohnheiten sowie dem erfolg-
Antirefluxchirurgie plus PPI
tem oder nichtsaurem Reflux, deren Beschwerden nicht beziehungweise nur ungenügend auf die herkömmlichen medikamen-
losen Einsatz von Antazida und H2-Blockern zum Einsatz kamen, wird bei der
Abbildung 4: Stufentherapie des gastroösophagealen Refluxes
tösen Behandlungsschemata ansprechen, aber auch für Patienten, welche eine lang-
Top-down-Methode direkt eine säuresup-
fristige Einnahme eines PPI ablehnen, stellt
pressive Therapie mit einem PPI eingelei-
sich die Frage nach alternativen Vorgehens-
tet. Je nach dem Grad subjektiver Be-
weisen.
schwerden beziehungsweise endoskopischem Befund wird Vor diesem Hintergrund wurden in den vergangenen Jahren
mit einer Standarddosierung des jeweilig verwendeten PPI zahlreiche endoskopische Techniken entwickelt, welche den
begonnen oder diese direkt verdoppelt. Die Dauer der initialen gastroösophagealen Übergangsbereich artifiziell einengen
säuresuppressiven Behandlung beträgt in Abhängigkeit von sollen durch
der Intensität der Beschwerden und des Ausmasses der ■ eine Raffung des Gewebes
Schleimhautschädigung vier bis acht Wochen. Der weitere ■ die Applikation von Wärmeenergie
Verlauf ist individuell unterschiedlich. In der Mehrzahl der ■ die Injektion von inertem Material in die Muskelschichten.
Fälle ist die Akuttherapie ausreichend oder kann langfristig auf
ein Einnahmeschema nach Bedarf umgestellt werden. Bei Obwohl theoretisch eine attraktive Vorgehensweise, konnten sich
ausgeprägtem Reflux und damit verbundenen Beschwerden alle entsprechenden endoskopischen Techniken nicht etablieren
kann auch eine lang dauernde beziehungsweise permanente und fanden bis heute einzig in Studien Verwendung (11).
Säuresuppression notwendig werden.
So ist auch im Jahr 2008 als allgemein anerkannte und belegte
Alternative zur medikamentösen Therapie die Anti-Reflux-
Was tun, wenn PPI nicht den gewünschten Erfolg bringen? Chirurgie zu nennen, welche mittlerweile in der Regel
Obwohl prinzipiell durch eine hohe Wirksamkeit gekenn- laparoskopisch erfolgt. Einschränkend muss jedoch auch hierbei
zeichnet, führen PPI nicht bei allen Patienten direkt zur darauf hingewiesen werden, dass ein entsprechender chirurgi-
gewünschten Wirkung. Als Lösungsansatz zur Steigerung der scher Eingriff nicht zwingend von der Einnahme eines Säure-
Säuresuppression bietet sich neben einer Dosissteigerung auch suppressors befreit, sondern vielmehr auch in der Langzeit-
der Wechsel auf eine andere Wirksubstanz dieser Medikamen- beobachtung zumindest ein Teil der operativ versorgten
tengruppe an. Neben einer gegebenenfalls eingeschränkten Patienten weiterhin einen PPI benötigt (12).
■
Patientencompliance spielen hier möglicherweise aber auch
genetische Polymorphismen eine Rolle, welche individuell den
Korrespondenzadresse:
Metabolismus der PPI und damit die individuelle Wirksamkeit
PD Dr. med. Jürgen M. Gschossmann
beeinflussen können. Letztlich müssen aber auch mögliche
Chefarzt Innere Medizin
Differenzialdiagnosen als Ursache der scheinbar refluxassozi-
Akadem. Lehrkrankenhaus der Universität
ierten Beschwerden in Erwägung gezogen und ausgeschlossen
Erlangen-Nürnberg
werden.
Krankenhausstrasse 10
Obwohl überaus erfolgreich und durch minimale Nebenwir-
D-91301 Forchheim
kungen gekennzeichnet, stellen gelegentlicher nächtlicher
E-Mail: juergen.gschossmann@klinikum-forchheim.ch
Säuredurchbruch unter laufender PPI-Therapie und die feh-
lende Beeinflussung des nichtsauren Refluxes durch PPI den
behandelnden Arzt noch immer vor nicht einfach zu lösende Probleme (9). Ersteres kann durch den zusätzlichen Einsatz
Interessenkonflikte: keine
eines H2-Blockers, Letzteres durch eine Co-Medikation mit Literatur auf Anfrage beim Verlag: info@rosenfluh.ch
950 ARS MEDICI 21 ■ 2008